Имплантируемые дефибрилляторы
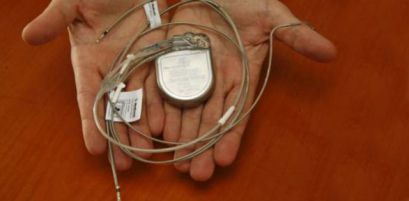
История создания имлантируемых дефибрилляторов ведет отсчет с 1969 г., когда доктор Майкл Мировски впервые выдвинул идею создания прибора, который будет самостоятельно распознавать развитие фибрилляции желудочков и реагировать на это электрическим разрядом, достаточным для восстановления нормального сердечного ритма.
В том же году был создан первый прототип данного устройства, который совершенствовался на протяжении 11 лет, в связи с большими техническими сложностями. После многочисленных опытов на животных, в 1980 г. была осуществлена первая имплантация дефибриллятора пациентке, страдавшей пароксизмами «быстрой» желудочковой тахикардии. Операция была произведена в американском госпитале Джона Хопкинса; первый прибор состоял из внушительных размеров генератора энергии и электродов. В связи с большими размерами, первый дефибриллятор имплантировался в специально сформированный подкожный мешок в верхней части живота. Первые приборы-дефибрилляторы, выпускавшиеся серийно, выполняли функцию синхронной кардиоверсии и дефибрилляции, посылая на миокард электрический разряд в 25 Дж (максимум). Контроль сердечного ритма осуществлялся либо трансвенозным электродом, зафиксированным в правом желудочке, либо миокардиальными проводниками в левом желудочке.
На первых этапах внедрения имплантируемых дефибрилляторов смертность составляла от 3 до 5 %, преимущественно вследствие предшествующих тяжелых нарушений работы сердца. Первые клинические исследования эффективности имплантируемых кардиовертеров-дефибрилляторов (ИКД), опубликованные в 1983 г., показали снижение смертности на 52 % по сравнению с ожидаемой. Дальнейшее усовершенствование данных приборов позволило добиться значительного уменьшения их габаритов, в результате чего появились дефибрилляторы, имплантируемые под большую грудную мышцу, электроды от которых идут к сердцу через вену. Техника выполнения операции существенно упростилась, а смертность в послеоперационном периоде снизилась до 1 % и менее. Устройства, имплантируемые на груди, причисляются к четвертому поколению и имеют электрически активный корпус, который выполняет функции одного из электродов. Помимо этого, приборы четвертого поколения регистрируют и записывают в память все эпизоды аритмии.
Функция регистрации и записи аритмических событий называется «ИКД-холтер» и имеет чрезвычайно большое значение; считав данные электрограмм с холтера, можно объективно оценить мотивированность срабатывания прибора. К1996 г. появились первые двухкамерные имплантируемые кардиовертеры-дефибрилляторы, необходимость в которых была очевидна: во многих случаях требовалась физиологическая двухкамерная стимуляция сердечной мышцы, а имплантация дополнительного кардиостимулятора не только крайне неудобна с технической точки зрения, но и представляет определенную опасность. Поскольку электрокардиостимулятор генерирует дополнительные электрические потенциалы, дефибриллятор может неверно распознать фибрилляцию желудочков.
В настоящее время в клинической практике применяют приборы четвертого и пятого поколений. Их вес и габариты сопоставимы с таковыми у кардиостимуляторов, средний срок службы составляет порядка 8 лет. Сейчас имплантируемые кардиовертеры-дефибрилляторы являются наиболее эффективным методом профилактики внезапной сердечной смерти, которая считается едва ли не самой частой причиной гибели людей. Если рассматривать отдельно смертность вследствие заболеваний сердечно-сосудистой системы, то на долю внезапной остановки сердца приходится свыше 50 %. Шансы человека на выживание во внебольничных условиях невелики, но даже при выживании существует вероятность развития инфаркта миокарда, которая равна примерно 40%.
{module директ4}
Применение фармакологических препаратов антиаритмического действии существенно снижает эту вероятность, но все равно остается вероятность повторной остановки сердца в 15% случаев. Имплантация кардиовертера-дефибриллятора снижает риск остановки сердца практически до нуля.
Принцип работы ИКД заключается в том, что он начинает самостоятельно регулировать ритм сокращения желудочков, если его частота падает ниже допустимого (безопасного) уровня. Если у пациента развивается желудочковая тахикардия, то прибор устраняет ее посредством кратковременного искусственного ведения ритма или экстрастимуляции желудочков. Предполагается, что следующее поколение ИКД будет иметь детекторы, которые смогут распознавать желудочковые аритмии, ориентируясь не только на частоту сердечных сокращений (ЧСС).
Имплантация приборов проводится под общей анестезией с полным гемодинамическим мониторированием; в ходе операции проверяется функция водителя ритма (с помощью программирующего устройства). Для того чтобы определить эффективность остальных функций прибора, искусственно вызывается фибрилляция и тахикардия желудочков (несколько раз) и устанавливается оптимальная для конкретного пациента величина генерируемого электрического разряда.
Все больные, которым были установлены ИКД, обеспечиваются индивидуальными идентификационными карточками, в которых содержится полная информация о приборе. При возникновении необходимости (в неотложных ситуациях) ИКД можно выключить посредством воздействия сильного магнита на область генератора импульсов, причем в данной ситуации у него сохраняется функция водителя ритма.
Ряд приборов отключается только на то время, пока магнит находится на максимально близком расстоянии от них; в данном случае для поддержания прибора в деактивированном состоянии требуется прибинтовать магнит к телу.
У больных, которым имплантировали ИКД, можно проводить любые виды операций, но желательно, чтобы на время, требующееся для хирургического вмешательства, прибор был отключен. Важно учитывать, что функцию водителя ритма можно деактивировать, если больной не зависит от нее постоянно.
Пациентам с ИКД противопоказано проведение магнитно-резонансной томографии! В случае, если у человека с ИКД все же развивается угрожающее жизни состояние, связанное с нарушением работы сердца, прибор считается неактивным и проводится стандартная процедура внешней дефибрилляции.
Пациента необходимо предупредить о том, что при генерации электроразряда человек, находящийся рядом с ним, также может почувствовать этот разряд. Опасности это не представляет. Работа с электроинструментами безопасна при наличии надежного заземления. Не следует приближаться на расстояние менее 30 см к магнитным «пропускникам» в аэропортах, а сотовые телефоны не рекомендуется носить в нагрудном кармане.
На протяжении года после установления ИКД пациент не имеет права управлять транспортным средством, т. е. водительские права временно становятся недействительными. Восстановить их можно, если в течение года ни разу не генерировался дефибрилляционный разряд.
