Желудочковая тахикардия: лечение, признаки, симптомы, причины, диагностика
Симптомы зависят от длительности и могут варьировать от их полного отсутствия до ощущения сердцебиения, коллапса гемодинамики и смерти.
Диагностика проводится по поверхностной ЭКГ. Лечение продолжительных эпизодов проводится посредством кардиоверсии или антиаритмиков, в зависимости от симптомов. При необходимости проводится долгосрочное лечение посредством имплантируемого кардиовертера-дефибриллятора.
Некоторые эксперты используют для верификации ЖТ частоту ритма >100 уд/мин.
Большинство пациентов с ЖТ имеют значимое заболевание сердца. Электролитные нарушения (в особенности гипокалиемия и гипомагниемия), ацидемия, гипоксемия, побочные действия лекарств могут способствовать возникновению ЖТ.
Как правило у пациентов с ЖТ в анамнезе есть ишемическая болезнь сердца или неишемическая кардиомиопатия, однако ЖТ может также возникать при острой ишемии миокарда или даже при «нормальном сердце» как результат аномального автоматизма или триггерной активности.
Частота сокращений желудочков может быть в пределах 100-300 уд./мин. Тахикардия может быть устойчивой (> 30 с) или неустойчивой. В большинстве случаев ЖТ мономорфна, т. е. проводящий путь не изменен и морфология QRS одинаковая. Существует группа идиопатических мономорфных ЖТ, которые имеют лучший прогноз. Полиморфная ЖТ, связанная с изменениями морфологии QRS от сокращения к сокращению и при удлинении коррегированного интервала QT на ЭКГ с синусовым ритмом, называется тахикардией типа «пируэт». Полиморфная ЖТ обычно вызывает коллапс и чаще неустойчивая, хотя может быть устойчивой и переходить в ФЖ.
Желудочковая тахикардия (ЖТ) часто встречается у больных с ИБС и кардиомиопатиями. В этом случае развитие ЖТ считается серьёзной ситуацией, так как ЖТ может привести к гемодинамическим нарушениям или перейти в фибрилляцию желудочков (см. ранее), которая вызвана ненормальной активностью, или триггерной активностью ишемизированной ткани, или наличием re-entry вокруг поражённой ткани желудочка.
Причины желудочковой тахикардии
ЖТ может быть мономорфной и полиморфной, а также неустойчивой и устойчивой. Мономорфная ЖТ происходит из одиночного патологического фокуса или имеет механизм риентри и регулярные, идентичные по морфологии QRS-комплексы. Полиморфная ЖТ происходит из нескольких различных фокусов или дополнительных путей с механизмом риентри и поэтому является нерегулярной, с отличающимися QRS-комплексами. Неустойчивая ЖТ имеет продолжительность <30 сек; устойчивая ЖТ длится >30 сек, или ее купируют раньше вследствие гемодинамического коллапса.
Типичными причинами возникновения ЖТ являются острый инфаркт миокарда, кардиомиопатия, хроническая ИБС, особенно когда она сочетается с аневризмой желудочка или дисфункцией ЛЖ.
Больные, восстанавливающиеся после инфаркта, могут иметь периоды идиовентрикулярного ритма («медленная» ЖТ) с частотой, немного более высокой, чем предшествующий синусовый ритм, и ниже 120 в минуту. Эти эпизоды часто отражают реперфузию области инфаркта и бывают хорошим признаком. Они обычно самоограничивающиеся и бессимптомные, не требуют лечения.
Другие формы ЖТ, если они продолжаются больше чем несколько ударов, требуют лечения и часто неотложного.
ЖТ иногда возникает у людей со здоровым (за исключением ЖТ) сердцем («ЖТ нормального сердца») из-за ненормального автоматизма в выходном тракте ПЖ. Прогноз хороший, методом лечения служит катетерная аблация.
Симптомы и признаки желудочковой тахикардии
ЖТ небольшой длительности или медленная ЖТ может быть асимптомной. Устойчивая ЖТ почти всегда симптомная, вызывающая сердцебиения, симптомы недостаточности гемодинамики или внезапную сердечную смерть.
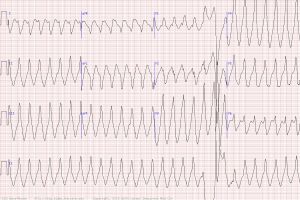
Больные могут низкого сердечного выброса (головокружение, одышка, синкопе). На ЭКГ представлена тахикардия с широкими деформированными комплексами QRS с частотой 120 в минуту. ЖТ бывает подчас трудно отличить от СВ — от тахикардии жаловаться на симптомы с блокадой ножки пучка Гиса или предвозбуждением (синдром WPW). ЭКГ в 12 отведениях, внутрисердечная ЭКГ или чреспищеводная ЭКГ поможет установить диагноз. При неясности диагноза безопаснее лечить состояние как ЖТ.
Признаки, указывающие на ЖТ при дифференциальной диагностике ширококомплексной тахикардии
- Инфаркт миокарда в анамнезе.
- АВ-диссоциация (патогномонично).
- Захваченные/сливные желудочковые комплексы (патогномоничный признак).
- Сильное отклонение ЭОС влево.
- Очень широкие QRS (>140 мс).
Диагностика желудочковой тахикардии
- ЭКГ.
Диагностируется по ЭКГ. Любая тахикардия с широкими QRS-комплексами (QRS >0,12 сек) должна рассматриваться как ЖТ, пока не доказана другая тахикардия. Диагноз подтверждается при наличии на ЭКГ диссоциации зубцов Р, сливных комплексов или наджелудочковых «захватов», униформности векторов QRS в грудных отведениях с дискордантным вектором Т-волны (противоположные векторы QRS), и расположении оси QRS во фронтальной плоскости в северо-западном квадранте. Использование лекарств, подходящих для лечения суправентрикулярной тахикардии у пациентов с ЖТ, может вызвать гемодинамический коллапс и смерть.
Тахикардия с широкими комплексами должна считаться ЖТ. В случае неуверенности в диагнозе помните, что безопаснее для пациента лечить НЖТ как ЖТ, чем наоборот.
80% тахикардии с широкими комплексами оказывается ЖТ, этот показатель увеличивается до 95%, если в анамнезе есть ИМ или ИБС.
Всегда ставьте диагноз по ЭКГ в 12 отведениях, а не в трех.
В клинической практике скорость развития и степень гемодинамических нарушений -плохой критерий дифференциального диагноза.
Нижеперечисленные клинические признаки подтверждают диагноз ЖТ;
- пожилой возраст;
- ИБС или структурная патология сердца в анамнезе;
- снижение функции ЛЖ.
Следующие ЭКГ-признаки позволяют предположить НЖТ с БНПГ:
- типичная БПНПГ/БЛНПГ:
- особенно если морфология QRS и ось идентичны таковым для синусного ритма;
- в противном случае следует подозревать тахикардию с широкими комплексами ЖТ.
В некоторых случаях аденозин оказывается полезен для постановки диагноза.
Лечение желудочковой тахикардии
- Острое: иногда синхронизированная электрическая кардиоверсия, иногда антиаритмические препараты I и III классов,
- Долгосрочное: обычно имплантируемый кардиовертер-дефибриллятор.
Обычно следует немедленно восстановить синусовый ритм, а затем назначить профилактическую терапию. Кардиоверсия — метод выбора при систолическом АД <90 мм рт.ст. Если аритмия переносится хорошо, можно начать с болюсной внутривенной инфузии амиодарона, после чего продолжить его капельное введение. Внутривенное введение лидокаина используют, но оно может снизить функцию ЛЖ, вызвать гипотензию или острую СН. Гипокалиемия и гипомагниемия, ацидоз и гипоксемия ухудшают ситуацию и требуют коррекции.
β-Адреноблокаторы эффективно предупреждают ЖТ. Амиодарон можно добавить при необходимости дополнительного контроля. Антиаритмики I класса следует использовать в острой ситуации, но их долговременное применение опасно у больных с ИБС. При высоком риске аритмогенной смерти (например, пациенты с выраженной дисфункцией ЛЖ, или у больных, у которых ЖТ вызывает гемодинамические нарушения) следует использовать имплантируемый дефибриллятор. В редких случаях хирургическое вмешательство или катетерная аблация может прервать фокус или порочный круг аритмии.
Острое лечение
Лечение зависит от симптомов и длительности ЖТ. Гипотензия при ЖТ требует синхронизированной электрической кардиоверсии с энергией >100 Дж. Стабильная устойчивая ЖТ может быть купирована антиаритмическими препаратами I и III классов. Лидокаин оказывает быстрое действие, но часто неэффективен. При неэффективности лидокаина может быть использован препарат IV класса прокаинамид, но ожидание его эффекта может занять до 1 ч. Неэффективность препарата IV класса прокаинамида является показанием к кардиоверсии.
Неустойчивая ЖТ не требует немедленного лечения до тех пор, пока ее пробежки не станут частыми или достаточно длинными для того, чтобы вызвать симптомы. В таких случаях используются антиаритмики, применяемые при лечении устойчивых ЖТ.
Долгосрочное лечение
Первичной целью является скорее профилактика внезапной смерти, чем просто подавление аритмии. Решение о том, кого лечить имплантируемым кардиовертера-дефибриллятораподобным образом, является комплексным и зависит от ожидаемой вероятности возникновения жизнеугрожающих желудочковых тахикардий и тяжести лежащих в основе заболеваний сердца.
Долгосрочное лечение не требуется, когда эпизод ЖТ произошел вследствие действия транзиторной причины или обратимой причины (кислотно-основные расстройства, электролитные нарушения, проаритмическое действие лекарств).
При отсутствии транзиторной или обратимой причины, пациенты, перенесшие эпизод устойчивой ЖТ, как правило, требуют имплантации кардиовертера-дефибриллятора. Большинство пациентов с устойчивой ЖТ и значимым структурным заболеванием сердца также получают β-блокаторы. В случае невозможности использования ИКД, предпочтительным антиаритмиком для профилактики внезапной смерти может быть амиодарон.
В случае важности профилактики ЖТ, требуется антиаритмическая терапия или абляция аритмогенного субстрата. Может быть использован любой - la, lb, lc, II или III класс антиаритмических препаратов. По причине своей безопасности β-блокаторы являются препаратами выбора при отсутствии противопоказаний. При необходимости использования дополнительных препаратов обычно используют соталол, затем амиодарон.
Транскатетерная радиочастотная аблация применяется наиболее часто у пациентов с хорошо известными синдромами и в остальном имеющих здоровое сердце.
Синдром удлиненного интервала QT и желудочковая тахикардия
Желудочковая тахикардия - это специфическая форма полиморфной ЖТ у пациентов с синдромом удлиненного интервала QT. Она характеризуется быстрыми, нерегулярными QRS-комплексами, которые выглядят как «переворачивающиеся» вокруг изолинии ЭКГ. Она вызывает значимую недостаточность гемодинамики и часто смерть. Диагностируется по поверхностной ЭКГ. Лечение - в/в Мд под контролем длительности QT-интервала и электрическая дефибрилляция при трансформации ее в фибрилляцию желудочков.
Синдром удлиненного интервала QT, при котором может возникнуть желудочковая тахикардия, может быть врожденным и лекарственно-индуцированным.
Врожденный синдром удлиненного QT
Описано по меньшей мере 10 отдельных форм врожденного синдрома удлиненного интервала QТ. Большинство случаев попадают в первые 3 подгруппы:
- Синдром удлиненного интервала QT 1-го типа, вызываемый потерей функции за счет мутации гена KCNQ1, который кодирует катехоламин-чувствительный сердечный калиевый канал lKs.
- Синдром удлиненного интервала QТ 2-го типа, вызываемый потерей функции за счет мутации гена HERG, который кодирует другой сердечный калиевый канал IКr).
- Синдром удлиненного интервала QТ 3-го типа, вызываемый мутацией гена SCN5A, который нарушает быструю инактивацию сердечного натриевого канала (lNa).
Эти формы наследуются как аутосомно-доминантные заболевания с неполной пенетрацией и в прошлом относились к синдрому Романо-Уорда. В редких случаях у пациентов с 2 патологическими копиями генетической аномалии (в особенности LQT1) нарушение ассоциировано с глухотой и в прошлом называлось как синдром Джервелла-Ланге-Нильсена. Пациенты с синдромом удлиненного интервала QТ склонны к рецидивирующим синкопе и внезапной смерти, вторичными по отношению к желудочковой тахикардии, трансформирующейся в фибрилляцию желудочков.
Симптомы
У пациентов часто наблюдается синкопе вследствие прекращения перфузии мозга при частоте сокращения желудочков 200-250 уд/мин. У пациентов в сознании обычно отмечается сердцебиение. Иногда удлиненный интервал QТ обнаруживается после успешной реанимации.
Диагностика
- ЭКГ.
На ЭКГ волнообразная QRS-ось, с разнонаправленной полярностью комплексов относительно изоэлектрической линии. На ЭКГ между эпизодами ЖТ - удлиненный QТ интервал (после коррекции на частоту ритма (корригированный QТ)). Нормальные средние значения составляют 0,44 сек, хотя они варьируют между индивидуумами и полом. Семейный анамнез позволяет предположить врожденный синдром.
Лечение
- Обычно несинхронизированная электрическая кардиоверсия.
- Иногда сульфат магния (MgSO4 в/в).
Острый эпизод, достаточный по времени, чтобы вызвать недостаточность гемодинамики, купируется посредством несинхронизированной электрической кардиоверсии, начиная с энергии в 100 Дж. Несмотря на это, ранние рецидивы встречаются часто. Пациенты часто отвечают на Mg, обычно MgSO4 2 г, в/в за 1-2 мин. При отсутствии эффекта дается 2-й болюс и начинают инфузию магния у пациентов без почечной недостаточности. Лидокаин (класс lb) укорачивает QТ-интервал и может быть эффективным особенно в лечении лекарственно-индуцированной желудочковой тахикардии. Антиаритмических препаратов класса Ia, Ic и III следует избегать.
Если причиной является лекарственный препарат, он отменяется, но до полного выведения этого препарата пациент с частыми или длинными пробежками желудочковой тахикардии требует лечения препаратами, уменьшающими QТ интервал. Поскольку увеличение частоты ритма связано с уменьшением QT интервала, временная электрическая кардиостимуляция, в/в введение изопротеренола, применяемые как отдельно, так и совместно, часто являются эффективными. Долгосрочное лечение необходимо пациентам с врожденным синдромом удлиненного интервала ОТ. Методы лечения первой линии включают в себя использование β-блокаторов, постоянной кардиостимуляции, имплантируемых кардиовертеров-дефибрилляторов (ИКД) или их комбинацию. Членам семьи следует выполнить регистрацию ЭКГ.
Пациентам с врожденным синдромом удлиненного QT следует полностью избегать приема препаратов, удлиняющих интервал QТ, а пациентам со связанными с физической нагрузкой симптомами следует избегать силовых упражнений. Варианты лечения включают использование β-блокаторов, электрическую кардиостимуляцию для поддержания более частого сердечного ритма (что укорачивает QТ-интервал) и ИКД. Настоящие рекомендации говорят о показаниях к ИКД у пациентов, реанимированных после остановки сердца и пациентов с синкопе вне зависимости от терапии β-блокаторами.
Пируэтная желудочковая тахикардия (torsades de pointes)
Этот вид полиморфной желудочковой тахикардии является осложнением удлинённой реполяризации желудочков. На ЭКГ наблюдают быстрые неритмичные комплексы, которые выглядят как постоянно меняющаяся электрическая оси QRS. Аритмия обычно непостоянная и рецидивирующая, но она может перейти в ФЖ. Во время синусового ритма на ЭКГ виден удлинённый интервал Q—Т.
Причины
Причины удлинения Q-T и TDP
Брадикардия
Брадикардия усиливает влияние других факторов, вызывающих Torsades de pointes (TDP)
Электролитные нарушения
- Гипокалиемия.
- Гипомагниемия.
- Гипокальциемия
Препараты
- Дизопирамид (и другие антиаритмики Iа класса).
- Соталол, амиодарон (и другие антиаритмики III класса).
- Амитриптилин (и другие трициклические антидепрессанты).
- Хлорпромазин.
- Эритромицин и многие другие
Врождённые синдромы
- Синдром Романо—Уорда (аутосомно-доминантный).
- Синдром Джервела и Ланге—Нильсена (аутосомно-рецессивный, ассоциирован с врождённой глухотой)
Аритмия чаще встречается у женщин и часто запускается комбинацией различных этиологических факторов (например, множественная лекарственная терапия и гипокалиемия). Врождённый синдром удлинённого Q—Т является семейным генетическим заболеванием, которое характеризуется мутацией генов, кодирующих калиевые или натриевые насосы в сердце.
Лечение
Внутривенное введение магнезии (8 ммоль за 15 мин, далее 72 ммоль за 24 ч) следует проводить во всех случаях. Предсердная стимуляция обычно подавляет аритмию за счёт ритм зависимого укорочения Q—Т. Внутривенное введение изопреналина является разумной альтернативой стимуляции, но оно противопоказано больным с врождённым синдромом удлинённого Q—T.
Длительной терапии обычно не требуется, если можно устранить причину, вызывающую TDP. β-Адреноблокаторы или блокада левого звёздчатого ганглия действенны у больных с врождённым синдромом удлинённого Q—T. Кроме того, часто рекомендуется установка дефибриллятора.
Синдром Бругада — генетическое заболевание, которое проявляется полиморфной ЖТ или внезапной смертью; характеризуется дефектом натриевых каналов, изменениями на ЭКГ (блокада правой ножки и подъём ST в V1 и V2, обычно без удлинения 0—7).
