Сосудистые заболевания пальцев рук
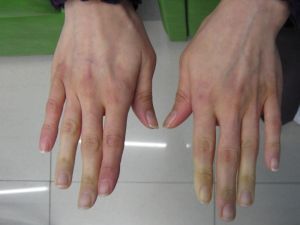
Сосудистые заболевания пальцев рук.
Оценка состояния сосудов
Анамнез
- Длительность существования симптомов:
- Врожденная
- Недавнее начало
- связь с травмой:
- Проникающее ранение или тупая травма
- Повторяющееся повреждение, например, производственное
- Наличие припухлости
- Время появления симптомов
- Провоцирующие факторы
- Боль
- Семейный анамнез сосудистых заболеваний.
Перенесенные заболевания
- Диабет
- Болезнь Рейно или холодовая травма в анамнезе. Односторонний синдром Рейно указывает на сосудистую окклюзию или тромбоз.
Социальный анамнез
- Профессия
- Курение
- Наркотики
- Внутривенное введение лекарственных препаратов.
Клиническое обследование
Внешний вил
- Цвет:
- Бледный и ишемизированный
- Красный
- Синюшный, с венозным стазом или полнокровием
- Никотиновые пятна
- Пульсация
- Потоотделение
- Припухлость
- Отдельных участков
- Генерализованная
- Отек, с утратой кожных складок по тылу « Утрата объема подушечки пальца
- Изменения ногтевых пластинок
- Кальциноз.
Капиллярный ответ
- Время, необходимое для восстановления цвета ногтевого ложа или кожи после надавливания
- «Норма» менее 2 сек., но необходимо сравнить с другими пальцами, особенно противоположной кисти.
Пульс
Лучевая артерия
- Пальпируется в области лучевой борозды запястья.
- Можно также определить в анатомической табакерке.
Локтевая артерия
Пальпируется по лучевой стороне гороховидной кости в дистальной части запястья.
Пальиевые артерии
Общие пальцевые артерии можно прощупать в межпальцевых складках и пальцевые артерии можно пропальпировать на тонких пальцах дистальнее.
Тест Аллена
- Обычно выполняется на уровне запястья для лучевой и локтевой артерии.
- Можно провести и на пальце (пальцевой тест Аллена).
- Врач помещает кончики второго и третьего пальцев обеих рук на лучевую и локтевую артерии пациента в области запястья, а первые пальцы на тыльную поверхность запястья.
- Пациента просят поднять сжатую в кулак кисть для оттока крови от кисти, а врач сдавливает лучевую и локтевую артерии пальцами обеих рук. Кисть должна побелеть. Для окклюзии сосудов необходимо приложить усилие равное 5 кг или более, что вызывает дискомфорт у большинства пациентов.
- Осматривающий освобождает лучевую артерию и отмечает время, необходимое для восстановления цвета кисти.
- Время реваскуляризации:
- Быстрое восстановление: менее 6 сек.
- Замедленное восстановление: 6-15 сек.
- Отсутствие восстановления: более 15 сек.
- Тест повторяют для локтевой артерии.
Обследование
Стандартная рентгенография
Переломы в анамнезе, повреждение сосудов и эрозии кости видны на стандартных рентгенограммах.
Избыточный рост скелета может быть связан с некоторыми сосудистыми аномалиями.
Ультразвуковая допплерография
Портативный (ручной) допплер
- Портативный аппарат может быть использован в клинике или в операционной для определения наличия пульсации сосуда.
- Используется для предоперационной маркировки перфорантных сосудов при планировании лоскутов.
- Может применяться для мониторинга кровотока через анастомозы до или после операции.
Ауплексный цветной допплер
Это более современный неинвазивный метод картирования кровотока в мелких сосудах, который объединяет в себе ультразвуковое изображение и допплер с цветной маркировкой. Это неинвазивный и воспроизводимый способ диагностики, который уменьшает потребность в более инвазивной артериографии. Аппарат большой и тяжелый, поэтому исследование можно выполнить только в отделении лучевой диагностики.
Пальцевая плетизмография (регистрирует пульсовой объем)
Метод количественной оценки кровотока путем анализа объемных изменений пальца, обычно с использованием манжеты, заполненной воздухом и соединенной с датчиком давления. При окклюзии или стенозе нормальная трехфазная волна изменена. Метод неинвазивный, воспроизводимый и дешевый.
МРТ
Проводится для визуализации изменений сосудов
Магнитно-резонансная ангиография
- Высокое разрешение изображения артериального и венозного русла
- Необходим гадолиний - контраст для того, чтобы увидеть мелкие сосуды.
- Техника менее инвазивна, чем традиционная ангиография, но разрешение слабее.
Ангиография
Этот метод до сих пор является золотым стандартом для визуализации статического состояния сосудов верхней конечности.
Для получения цифрового изображения в сочетании с методом вычитания при двухизотопном сканировании требуется менее контрастный препарат.
Хирурги должны работать вместе с рентгенологами для того, чтобы быть уверенными в получении точной информации по результатам обследования.
Осложнения ангиографии
- Повреждение артерии в месте инъекции
- Смещение эмбола
- Вызванный катетером ангиоспазм
- Невозможность визуализации реконструкции дистальных артерий из-за вазоспазма
- Аллергическая реакция на контрастное вещество.
Сосудистые аномалии
- Терминология, используемая ранее для описания сосудистых изменений (кавернозная гемангиома, капиллярная гемангиома - винное пятно, кистевидная гигрома), запутанная и противоречивая.
- Определение «гемангиома» появилось в качестве (неточного) синонима сосудистой аномалии у детей.
- Врожденные сосудистые аномалии можно разделить на две группы, отличающиеся биологией эндотелиальных клеток.
- Гемангиома.
- Врожденный порок развития сосудов (сосудистая мальформация)
- Различия между гемангиомой и сосудистой мальформацией были описаны в классификации, основанной на характеристиках эндотелия, опубликованной Muliken и Glowacki в 1982 г.
Гемангиома
Характеристики роста гемангиомы
- Гемангиома появляется в первые месяцы после рождения.
- Пролиферативная фаза:
- Быстрый рост приблизительно в течение 12 месяцев.
- Это обусловлено пролиферацией эндотелиальных клеток.
- Фаза инволюции:
- Гемангиома спонтанно сокращается, обычно оставляя после себя фиброзно-жировой след.
- В 70% исчезает к семилетнему возрасту.
- Процент регрессии не связан с полом, возрастом, местом и размером.
Клиническая картина гемангиомы
- Имеющееся при рождении красноватое родимое пятно, превращается в красное, растущее, похожее на клубнику образование.
- Образование на кончиках пальцев и ногтях могут инфицироваться после сосания пальцев.
- Гемангиомы подмышечной впадины или межпальцевых промежутков могут изъязвляться.
- Компрессии подлежащих нервов или сухожильно-мышечных образований не отмечены.
- Начало инволюции отмечается серыми пятнами ишемического некроза («пятна-предвестники») на поверхности гемангиомы.
- Гемангиома чаще всего встречается на голове и шее.
- Гемангиомы верхней конечности могут захватывать грудную клетку, живот и нижнюю конечность.
- Больше половины сосудистых аномалий, встречающихся на верхней конечности у детей - гемангиомы.
Обследование
- Клиническое обследование
- УЗИ
- МРТ
Лечение гемангиомы
В большинстве случаев гемангиомы можно вести консервативно, до самопроизвольного разрешения.
Необходимо успокоить родителей, семье может быть трудно понять, что лучшие результаты будут получены, если позволить гемангиоме пройти стадию пролиферации и затем естественную инволюцию.
Хотя гемангиома верхней конечности обычно не нуждается в срочном лечении, не следует забывать, что распространенную гемангиому с вовлечением дыхательных путей или области орбиты необходимо лечить незамедлительно в специализированных центрах. Срочное лечение заключается во введении стероидов или интерферона а-2а в область поражения или оперативно.
После инволюции может быть показано иссечение фиброзно-жирового очага, оставшегося после гемангиомы для улучшения контура и внешнего вида, особенно на тыле кисти и предплечья.
Сосудистые мальформации
Сосудистые мальформации - это биологически неактивные образования без обновления эндотелиальных клеток.
Многие из них проявляются не при рождении, а в течение первых 2-5 лет с пропорциональным развитию ребенка ростом.
Сосудистые мальформации не подвергаются инволюции (в отличие от гемангиомы).
Классификация сосудистых мальформации
Преобладающий тип клеток
В зависимости от преобладающего типа клеток подразделяются на капиллярные, венозные, лимфатические, артериовенозные, и комбинированные.
Комбинированные мальформации могут включать любую комбинацию сосудистых клеток.
- Как комплексное явление могут сочетаться с избыточным ростом скелета.
- Они известны под различными эпонимами.
Кровоток
Быстрый кровоток. Прогноз хуже и более трудны для лечения.
Медленный кровоток.
- Не прогрессируют в образования с быстрым кровотоком.
- Диффузные, часто трудно резецировать.
Венозные мальформации (VM)
- Наиболее частый вариант аномалии сосудистой системы.
- Кровоток медленный, возможно появление в любой ткани.
- Обычно они более обширные, чем кажется на первый взгляд.
- В положении ниже уровня сердца становятся застойными.
- Симптомы обусловлены гипертрофией (увеличением в размерах), воздействием опухоли и болью, особенно в случае расположения опухоли по ходу сосудисто-нервных образований.
- Изъязвления не характеры.
- Подвержены влиянию гормонов у женщин в период полового созревания и беременности.
Обследование
На рентгенограммах выявляются изменения в костях. МРТ является золотым стандартом для определения размеров и протяженности поражения. Т1 и Т2 взвешенные изображения, гадолиниевый контраст могут помочь различить образование с медленным и быстрым кровотоком и определить венозные и лимфатические капилляры. Ангиография предназначена для предоперационного планирования перед резекцией больших образований.
Лечение
Вначале консервативное с использованием компрессионного белья. Операцию следует выполнять в особых случаях, например, при компрессии нервов, болезненном варикозном расширении вен. Иссечение и уменьшение объема должно тщательно планироваться для полного удаления с сохранением сухожилий, суставов, сосудисто-нервных пучков, иногда в несколько этапов. При этом последующие вмешательства не проводят в рубцовой зоне. Склеротерапия дает временный эффект, однако в результате возможен некроз.
Капиллярная мальформания
- Винные пятна на коже, которые могут захватывать одни палец или всю верхнюю конечность.
- Обычно одностороннее поражение.
- Светло-красного цвета у молодых («пылающий невус»), который с возрастом становится лиловым и на ножке.
- Встречается сочетание с аномалией глубже расположенных сосудов и избыточным ростом скелета.
Лечение капиллярной мальформации
- Обычно консервативное
- Выявление возможных сочетанных заболеваний.
- Целесообразно использование диодного лазера.
Лимфатические мальформации
- Может проявляться как локализованная лимфедема или ограниченное образование.
- В некоторых случаях поражаются все ткани верхней конечности, но чаще всего развитие идет в коже и подкожной клетчатке со смещением мышц и сосудисто-нервных пучков.
- Такие изменения в подмышечной впадине с инфильтрацией грудной клетки, шеи и средостения были известны как кистозная гигрома.
- Кожа над лимфатической мальформацией может быть покрыта пузырьками с прозрачной или кровянистой жидкостью.
- Часто встречается вторичное инфицирование -гемолитическим стрептококком.
- Симптомы зависят от размеров и локализации поражения, и боль нехарактерна.
- Вытекающая лимфа пачкает одежду, приводит к мацерации кожи и имеет неприятный запах.
- Компрессионная невропатия не характерна.
- Гормональной зависимости нет.
Обследование при лимфатической мальформации
- Аналогично венозным мальформациям.
- С помощью МРТ удается различить лимфатическую мальформацию и определить характер поражения (микро или макро).
Лечение лимфатической мальформаиии
Главным образом консервативное с использованием компрессирующего белья и компрессирующей помпы. Компрессирующее белье плохо переносится больными, а компрессирующая помпа может перемещать жидкость из одной области в другую. Показания к операции зависят от размеров, веса и изменений кожи. Обязательно полное удаление всех пораженных тканей, и при этом часто требуется реконструкция. Этапное иссечение трудно, так как заживление ран осложняется лимфореей и инфекцией. При массивном диффузном поражении с нарушением функции конечности предпочтительна ампутация.
Комбинированные капиллярно-венозно-лимфотическая (CVLM) и лимфо-венозная нелостаточность (LVM)
- Они могут содержать любой сосудистый компонент.
- Они характеризуются:
- Избыточным ростом скелета и деформацией
- Капиллярные винные пятна (СМ)
- Значительный размер
- Они связаны со многими синдромами. Синдромы Клиппеля-Треноне и Parkes-Weber самые частые и имеют три доминирующих признака:
- Кожная капиллярная мальформация
- Венозный компонент с выраженным варикозным расширением вен.
- Гипертрофия конечности
- Синдром Клиппеля-Треноне является главным образом венозным с хорошим прогнозом.
- Синдром Parkes-Weber с высоким кровотоком имеет плохой прогноз.
- Синдром Mafucci является капиллярно-венозно-лимфатической мальформацией со множественными энхондромами.
Обследование
Кожный компонент не является показателем протяженности образования в глубже лежащих тканях.
На МРТ видно трехмерное изображение этих образований, которые подобны айсбергу.
Ангиограммы и венограммы визуализируют большие мешковидные компоненты, но не мелкие капиллярные изменения.
Лечение комбинированных CVL и LV мальформаиий.
Следует принципам, аналогичным при лечении венозной и лимфатической мальформации.
Артериовенозные мальформаиии (AVM)
- Встречаются реже других сосудистых аномалий.
- Существует два варианта проявления:
- В 40% наблюдаются при рождении
- В 60% не проявляются клинически до позднего детского/подросткового возраста.
- Тип А: образование с быстрым кровотоком
- Статические сосудистые аномалии с единичными или множественными артерио-венозными фистулами.
- Аневризмы больших и среднего размера сосудов
- Расширение артериального русла
- Может поражать более одной крупной артерии.
- Тип В: образование с быстрым кровотоком.
- Микро и макро-фистулы одной осевой артерии конечности
- Прогрессирующее
- Может сочетаться с дистальным синдромом обкрадывания и ишемией.
- Тип С: образования с быстрым кровотоком
- Диффузное артерио-венозное образование с распространением на все ткани.
- Прогрессирующее и клинически проявляющееся дистальным синдромом обкрадывания
- Массивное образование приводит к сердечной недостаточности с чрезмерным сердечным выбросом.
- Прогрессирующий тип С поражения может привести к ампутации.
- Для всех групп характерно ощущение тепла, гипертрофия мягких тканей, дрожание и шум при пальпации, гипергидроз и боль после упражнений.
- Образования типа С обычно прогрессируют до феномена обкрадывания с дистальной ишемией.
- Рост нарушается, если значительная часть сердечного выброса шунтируется через мальформацию.
- Может проявляться как компартмент-синдром.
- Возможна компрессионная невропатия.
- Встречается изъязвление на кончиках пальцев или в области ранее выполненного оперативного вмешательства.
- У женщин существует гормональная зависимость.
Обследование артерио-венозной мальформации
- Клиническое обследование
- Исходная ангиография для сравнения в будущем.
- Допплеровское сканирование позволяет получить информацию о состоянии гемодинамики.
- На МРТ можно определить истинные размеры образования.
- Прямая пункционная ангиография проводится в предоперационном периоде для планирования.
Лечение артерио-венозной мальформации
- Эмболизация артерий используется до операции и интраоперационно как дополнение к хирургическому вмешательству.
- Часто требуется несколько процедур.
- Образования типа А и В часто можно лечить путем эмболизации.
- После удаления мягких тканей требуется реконструкция.
- Ишемия может привести к ампутации, особенно при артерио-венозной мальформации типа С.
Острые повреждения сосудов
Причины острых повреждений сосудов
Открытые повреждения
- Резаные раны
- Раздавливание
- Ятрогенные (т.е. канюлирование, приводящее к образованию артерио-венозной фистулы).
Закрытые повреждения
- Тупая травма, включая раздавливание
- Переломы
- Вывихи.
Клинические проявления и патофизиология
Безобидные входные раны могут скрывать повреждение сосудов.
Симптомы зависят от наличия или отсутствия коллатерального кровотока, посттравматического состояния симпатической нервной системы и механизмов вазомоторной регуляции.
Полное пересечение артерии при адекватной коллатеральной сети может быть бессимптомным.
Нарушение целостности плечевой артерии или лучевой и локтевой артерий одновременно проявляется критической ишемией конечности (холодная, бледная, без пульсации).
Критическая ишемия определяется как сосудистая недостаточность, приводящая к некрозу без реконструкции сосуда.
Реконструкция плечевой артерии рекомендуется при ее закрытом повреждении, связанном с надмыщелковым переломом плечевой кости у детей.
Раздавливающая травма может проявляться в отсроченном периоде такими симптомами, как отек, снижение давления и комбинированным повреждением интимы, приводящим к позднему тромбозу и сосудистой недостаточности, часто ведущей к компартмент-синдрому.
Обследование
Необходимо проконтролировать содержание креатинкиназы при любой травме, приводящей к повреждению сосудов, уровень которой особенно высок при размозжении.
Рентгенография для исключения перелома.
Ангиография (при необходимости в операционной для экономии времени), чтобы оценить протяженность поврежденного участка сосуда.
Лечение острого повреждения сосудов
Экстренная реконструкция артерии
Обычно требуется пластика поврежденного сосуда с использованием развернутой на 180° венозной вставки, особенно при травме плечевой артерии.
Для получения хорошего результата в равной степени важны адекватная хирургическая обработка раны, стабилизация перелома и восстановление мяткотканного покрова (рекомендуется пластика кровоснабжаемым лоскутом).
Если после травмы прошло несколько часов, то перед реваскуляризацией выполняется фасциотомия и удаление некротизированных мышц.
Реконструкция артерии в некритической ситуации
- Задачи реконструкции:
- Восстановление физиологического кровотока (особенно важно в случае травмы в будущем)
- Предупреждение развития непереносимости холода.
- Ускорение регенерации нервов.
- Улучшение заживления.
- Даже после операции выполненной опытным хирургом при идеальных условиях в 10-20% случаев возможен тромбоз. В иных условиях вероятность еще выше.
- Причины развития тромбоза многообразны:
- Хирургическая техника
- Натяжение на уровне анастомоза (предупреждают, выполняя пластику венозной вставкой)
- Механизм травмы
- Время, прошедшее до операции с момента травмы
- Поврежденные сосуды
Болезнь Рейно
- Существует два типа:
- Первичная болезнь Рейно
- Вторичный феномен Рейно
- Симптомы аналогичны, провоцируются охлаждением и характеризуются в следующей последовательности:
- Побледнение
- Цианоз
- Болезненная вазодилатация
Первичная болезнь Рейно
- Распространенность 10-20%. Провоцируется холодом, иногда эмоциональным стрессом.
- Симметричное побледнение.
- Часто страдают пальцы, нос и уши.
- Выраженная наследственность.
Феномен Рейно
Вторично или вместе со многими заболеваниями:
- Вибрационная болезнь.
- Ревматизм
- Заболевания соединительной ткани (25% болеющих системной красной волчанкой имеют феномен Рейно, 80% со склеродермией)
- Атеросклероз
- Компрессионный синдром верхней апертуры грудной клетки
- Дискразия крови (например, криоглобулинемия)
- Лекарственные препараты (препараты спорыньи - эрготамин; бета-блокаторы)
- Отморожение
