Наблюдение за впервые выявленным или длительным воспалительным заболеванием кишечника
Симптомы, связанные с ВЗК, такие как диарея и боль в животе, могут встречаться и при других состояниях, например при кишечных инфекциях или заболеваниях других органов брюшной полости.
Поскольку симптомы многих болезней и изменений внутренних органов совпадают, важно выявить, в чем именно состоит проблема, и назначить различное лечение для каждого из заболеваний. К примеру, бактериальная инфекция лечится антибиотиками, в то время как обострение ВЗК может потребовать назначения стероидов. Ошибочно лечить инфекцию стероидами, предполагая, что это рецидив ВЗК. В других ситуациях симптомы могут быть связаны с СРК, который тоже важно отличить от ВЗК.
Симптомы у пациента
Главный вопрос, на который следует ответить, — связаны ли описываемые пациентом симптомы с воспалением, вызванным ВЗК, инфекцией, стриктурами, вызывающими кишечную непроходимость, СРК, или они обусловлены другим заболеванием внутренних органов. Не существует единого золотого стандарта диагностики, который позволил бы получить всю необходимую информацию для принятия клинического решения на основании симптомов. В большинстве случаев приходится комбинировать диагностические исследования.
Варианты диагностики включают лабораторные анализы, лучевые методы исследования и эндоскопию.
Лабораторные исследования
Лабораторные исследования, полезные в определении причины болей в животе, включают общий анализ крови, фекальный кальпротектин, С-реактивный белок и исследования кала, например посев, микроскопию на яйца глист и паразиты, и особенно анализ кала на токсины А и В Clostridium difficile.
Общий анализ крови может использоваться для общей оценки здоровья и позволяет выявить множество состояний, включая анемию, инфекцию и лейкемию. По результатам общего анализа крови острое или прогрессирующее снижение гемоглобина, даже при отсутствии явного кровотечения, позволяет заподозрить продолжающуюся потерю крови, которая может свидетельствовать о воспалении. Кроме того, увеличение числа белых клеток крови (лейкоцитов) в большей степени будет указывать на активную инфекцию (возможно, из-за воспаления кишечника или даже абсцесса) и приведет к тщательному обследованию. Увеличение числа кровяных пластинок (тромбоцитоз) может свидетельствовать как об инфекции, так и о воспалении; в то же время эти изменения неспецифичны и число тромбоцитов может увеличиваться при наличии железо-дефицитной анемии. Следует отметить, что число лейкоцитов может изменяться под действием лекарств, назначенных для лечения ВЗК. К примеру, при использовании стероидов может возникнуть лейкоцитоз, а лейкопения может развиться при приеме иммуносупрессоров, таких как азатиоприн или меркаптопурин.
Применение фекального кальпротектина для диагностики и мониторинга ВЗК хорошо изучено. Уровень фекального кальпротектина повышен у пациентов с подтвержденным ВЗК по сравнению с контрольной группой не страдающих этим заболеванием, и, кроме того, повышение уровня фекального кальпротектина положительно коррелирует с клинической активностью заболевания и эндоскопической степенью воспаления с высокой чувствительностью и специфичностью. Фекальный кальпротектин также может использоваться в качестве показателя, позволяющего прогнозировать обострение (предиктора обострения), уровень которого увеличивается до появления симптомов. Более тяжелые формы заболевания (с худшим исходом в будущем), такие как стриктурирующая форма, сопровождаются еще большим увеличением уровня фекального кальпротектина.
Многие исследования свидетельствуют, что уровень С-реактивного белка также зависит от клинической и эндоскопической активности заболевания. В то же время С-реактивный белок не всегда повышается у лиц с активным ВЗК. Поэтому важно убедиться, что у конкретного пациента активное заболевание всегда сопровождалось подъемом С-реактивного белка; только тогда можно будет ориентироваться на С-реактивный белок как на показатель активности болезни. Кроме того, С-реактивный белок не является специфичным для ВЗК, и его уровень может увеличиваться и при других воспалительных состояниях.
Лучевая диагностика
Лучевая диагностика остается важным инструментом в мониторинге ВЗК. Срезовые методы визуализации — одна из областей радиологии, в которой используются сложные методики обработки изображения, дающие возможность изучать срез человеческого тела. Как правило, эти методы используют для выявления и описания изменений грудной, брюшной и тазовой полостей. Область применения этих методов широка и включает состояния от острых заболеваний и травмы до выявления и наблюдения за злокачественными новообразованиями. Основными методами визуализации являются КТ, МРТ и ультразвуковое исследование. Использование срезовых методов исследования, особенно КТ, например КТ брюшной полости и малого таза, в последние годы резко участилось в целом и особенно при состояниях, связанных с ВЗК.
Компьютерная томография используется повсеместно; преимуществом метода является возможность срочно получить информацию и быстро использовать ее для оценки больных, особенно в отделениях экстренной помощи. Метод позволяет получить надежные сведения об абсцессах, обструкции кишечника, перфорации кишки и о любой другой патологии брюшной полости, объясняющей симптомы у пациента. В то же время высказываются опасения, связанные с долгосрочными последствиями многократного воздействия ионизирующего излучения и его возможного влияния на риск злокачественных заболеваний.
Магнитно-резонансная томография таза является ключевым методом исследования больных с подтвержденной или предполагаемой свищевой формой БК, а также с абсцессом таза или промежности и дополняет исследование под анестезией. Исследование под анестезией заключается в визуальном осмотре, пальпации и проведении металлических зондов по свищевому ходу под общей анестезией, выполняемых опытным хирургом. В дополнение к этому показанию магнитно-резонансная холангиопанкреатография помогает диагностировать и провести лечение стриктур желчных протоков при ПСХ.
Получение изображения при КТ- или магнитно-резонансной энтерографии в целом безопасно и полезно в диагностике. Эти срезовые методы дополняют лабораторные исследования и эндоскопию при первоначальном обследовании, мониторинге и предоперационной оценке больных ВЗК. Оба метода облегчают определение протяженности поражения, особенно при БК тонкой кишки при первоначальном установлении диагноза а также позволяют оценивать ответ на лечение, и нет существенных различий в диагностической точности. Преимуществом магнитно-резонансной энтерографии является то, что пациенты не подвергаются воздействию ионизирующего излучения; в то же время КТ-энтерография обычно более доступна.
Факторами, ограничивающими использование КТ у некоторых пациентов, являются аллергия на контрастные вещества, опасения, связанные с возможным усугублением существующих хронических заболеваний почек при внутривенном введении контраста, а также риски, связанные с накопленной дозой радиации. Клаустрофобия, имплантированные ранее металлические конструкции и повышение риска нефрогенного системного фиброза, связанного с введением гадолиния пациентам с хронической болезнью почек, также могут ограничивать использование МРТ.
В эру КТ- и магнитно-резонансной энтерографии реже стало применяться исследование пассажа бариевой взвеси по тонкой кишке, что, по-видимому, связано с сокращением числа радиологов, работающих в общественном здравоохранении и способных на экспертном уровне выполнить и интерпретировать данное исследование. В то же время в регионах, где остаются более квалифицированные кадры, данный метод обследования является одним из способов оценки слизистой оболочки при подозрении на БК или у больных с подтвержденным заболеванием. Он позволяет получить ценную информацию о состоянии просвета, стриктурах и моторике тонкой кишки. Возможности метода в выявлении экстрамуральных осложнений ограничены, за исключением межкишечных свищей.
Эндоскопия
«Золотым стандартом» первоначальной диагностики как ЯК, так и БК остается подтверждение диагноза при патоморфологическом исследовании тканей, взятых из слизистой оболочки, измененной по данным эндоскопии. Даже если диагноз установлен, заживление слизистой оболочки все шире воспринимается как важный показатель эффективности лечения ВЗК, и ее наличие повышает вероятность устойчивой клинической ремиссии, препятствует развитию осложнений и уменьшает частоту операций. Эндоскопическая оценка включена в несколько балльных систем оценки активности заболевания, включая индекс Мейо и простой индекс и доскопической активности БК. Они преимущественно используются в клинических исследованиях и реже — в рутинной клинической практике. Тем не менее наличие таких балльных индексов подчеркивает важность эндоскопии в оценке симптомов, таких как боль в животе и диарея, причина которых неясна, и в определении надлежащего ответа на лечение.
Видеокапсульная эндоскопия — другой метод первоначальной диагностики и мониторинга БК. Хотя она во многом схожа с лучевой диагностикой, она является значимой частью диагностического арсенала многих гастроэнтерологов. Видеокапсульная эндоскопия с высокой чувствительностью выявляет БК тонкой кишки как на ранних, так и на поздних стадиях ВЗК и особенно при первоначальном установлении диагноза БК позволяет определить расположение места будущей биопсии, которую выполняют при глубокой энтероскопии, для подтверждения БК тонкой кишки. Для исследования тонкой кишки она является альтернативой КТ- или магнитно-резонансной энтерографии. Приблизительно у 1% пациентов, проходящих капсульную эндоскопию, капсула может задерживаться выше уровня стриктуры или в зоне сужения кишки. Риск этого осложнения выше у лиц с БК или хирургическими вмешательствами на брюшной полости в анамнезе. Если обструкция или стриктура препятствует прохождению капсулы, может потребоваться ее эндоскопическое извлечение или операция. Если врач не может убедиться в том, что капсула попала в толстую кишку в период исследования, через несколько недель после процедуры может быть выполнено рентгенологическое исследование брюшной полости.
«Пробная» капсула — это недавно появившаяся неэндоскопическая растворимая капсула, которую назначают с целью неинвазивно оценить проходимость по пищеварительному тракту. Доступные клинические исследования показали, что пробная капсула является удобным инструментом для оценки проходимости тонкой кишки и позволяет отобрать пациентов, у которых можно безопасно провести капсульную эндоскопию, несмотря на клинические и рентгенологические признаки кишечной непроходимости. При использовании пробной капсулы в сочетании со срезовыми методами лучевой диагностики видеокапсульная эндоскопия, по всей видимости, может безопасно использоваться у отдельных пациентов со стриктурами или у лиц, которым ранее выполнялись хирургические резекции.
Эндоскопия при стриктурах, вызванных ВЗК, может выполняться как с диагностической, так и с лечебной целью. Эндоскопическая баллонная дилатация может безопасно применяться для расширения стриктур, чтобы адекватно оценить слизистую оболочку, устранить симптомы и избежать хирургической резекции пораженного участка.
Колоноскопия является наиболее эффективным способом исследования толстой кишки и терминального отдела подвздошной кишки. Колоноскопия — основной метод выявления КРР, т.е. его скрининга. Скрининговую колоноскопию рекомендуют выполнять всем жителям старше 50 лет, а лицам с семейным анамнезом рака толстой кишки — в более раннем возрасте. Кроме того, особенно у пациентов с левосторонним или более распространенным колитом, БК толстой кишки и ПСХ, т.е. при состояниях, повышающих риск КРР, может быть необходимо начать скрининг КРР в более раннем возрасте, в зависимости от длительности течения ВЗК. Риск КРР при ЯК увеличивается со временем с 2% за 10 лет до 8% за 20 лет и до 18% за 30 лет. Как показал метаанализ, риск КРР совпадает при ЯК и БК толстой кишки. Национальное руководство рекомендует скрининговую колоноскопию через 8 лет после начала заболевания (как при ЯК, так и при БК) и далее каждые 1-2 года.
Надлежащий контроль терапии и заболевания с помощью лабораторных анализов
К счастью, у нас есть много эффективных средств лечения ВЗК. Большинство методов лечения действует за счет изменения или подавления иммунного ответа, чрезмерно активного у больных ВЗК. Хотя проводимое нами лечение часто приводит к ремиссии и поддерживает ее, оно же может вызывать побочные эффекты. Тщательное наблюдение за нашими пациентами, принимающими подобные лекарства, позволяет нам предотвратить осложнения терапии. Препараты месалазина, нередко назначаемые для лечения ЯК, в редких случаях могут вызывать повреждение почек. В связи с этим редким, но потенциально тяжелым побочным эффектом все пациенты, принимающие данную лекарственную группу, должны проверять функцию почек каждые 6-12 мес. Иммуномодуляторы, такие как азатиоприн или меркаптопурин, могут вызывать снижение количества клеток в крови и подъем уровня печеночных ферментов. После начала приема данных препаратов больному необходимо тщательное исследование клеточного состава крови и печеночных ферментов. После подбора стабильной дозы лабораторные анализы повторяют постоянно, каждые несколько месяцев. Аналогичным образом частые анализы крови нужны и пациенту, получающему метотрексат, чтобы отследить падение уровня кровяных клеток или признаки воспаления печени. Пациенты на биологической терапии (инфликсимабом, адалимумабом, голимумабом, цертолизумабом пэгол, натализумабом или ведолизумабом) также нуждаются в регулярном исследовании крови, обычно каждые 6-12 нед. В случае некоторых биологических препаратов и иммуносупрессоров мы можем следить за уровнем препарата, что позволяет нам оптимизировать лечение у конкретного больного и исключить непереносимость получаемого препарата. Регулярные анализы крови позволяют отследить переносимость терапии и дают подсказки об активности заболевания. Несмотря на то что частые пробы крови могут показаться неудобными, важно помнить, что активное выявление проблем, связанных с лечением, — намного более эффективный подход, чем реагирование на уже возникшие осложнения. Это особенно важно для больных ВЗК.
В научной литературе содержится совсем немного сведений, доказывающих необходимость и определяющих, как проводить рутинные исследования крови у пациентов с ВЗК. В то же время большинство видов лечения ВЗК связано с потенциальными побочными эффектами, которые проявляются в анализах крови. К примеру, редкой, но тяжелой нежелательной реакцией на прием месалазина является интерстициальный нефрит. Руководства по слежению за функцией почек у пациентов, принимающих месалазин, не опубликованы, но обычно их функция (анализ сывороточного креатинина) исследуется до начала лечения и далее каждые 6-12 мес. Иммуномодуляторы азатиоприн и меркаптопурин могут приводить к угнетению функции костного мозга, что часто проявляется лейкопенией и подъемом печеночных ферментов. Лейкопения часто возникает вследствие увеличения уровня 6-тиогуанина, а нарастание уровня метаболита 6-метилмеркаптопуринрибозида сопровождается подъемом ферментов печени. За показателями общею анализа крови следует тщательно следить после начала лечения и далее постоянно каждые 2-3 мес. После начала лечения и далее постоянно каждые 3-6 мес также пристально контролируют и уровень печеночных ферментов. Метотрексат также может приводить к подавлению костного мозга и гепатотоксичности. Анализы крови обычно часто выполняют до начала лечения (каждые 1-2 нед) и далее каждые 1-3 мес.
Нет четких рекомендаций и о том, как часто проверять кровь у пациентов, получающих биологическую терапию анти-ФНО-препаратами или антиинтегринами, включая натализумаб и ведолизумаб. У пациентов на биологической терапии полезно проверять кровь каждые 6 мес, выполняя развернутые биохимический и общий анализы крови. Больные, получающие натализумаб, также должны проходить тестирование на JC-вирус каждые 6 мес в связи с риском прогрессирующей мультифокальной лейкоэнцефалопатии, обусловленной этим вирусом. По-видимому, это не требуется пациентам, получающим ведолизумаб.
Недавно проведенные исследования у больных ВЗК подчеркивают и возможность мониторинга лекарственной терапии у пациентов, получающих азатиоприн, меркаптопурин или анти-ФНО-препараты (адалимумаб и инфликсимаб). Уровень метаболитов азатиоприна и меркаптопурина (6-тиогуанина и 6-метилмеркаптопуринрибозида) можно измерить у больных с недостаточным ответом на лечение, что позволяет подобрать оптимальную дозу. У больных с увеличением уровня печеночных ферментов содержание метаболитов позволяет выделить пациентов с нежелательным метаболизмом препарата, приводящим к избыточному накоплению метаболита 6-метилмеркаптопуринрибозида, нередко на фоне недостаточного уровня 6-тиогуанина (<235 пмоль/8х108 эритроцитов). Аналогичным образом уровень инфликсимаба или адалимумаба и антител к данным препаратам позволяет врачу определить, имеется ли у пациента первичная или вторичная неэффективность лечения, являющаяся следствием недостаточной дозы препарата или образования антител к биологическому препарату. Эти сведения способствуют оптимизации терапии или смене лекарственного препарата, если это необходимо.
Какая лучевая диагностика подходит мне больше всего? Выбор наилучшего метода визуализации: нужному пациенту в нужный момент
Наиболее подходящий вам метод визуализации зависит от специфического медицинского вопроса, ответ на который надо получить, а также от других медицинских состояний, которые могут ограничивать выбор метода. К таким состояниям относятся аллергия на внутривенный контраст, заболевание почек, беременность или установленный водитель ритма или другой металлический имплантат. Наилучшим считается исследование, с наибольшей вероятностью позволяющее получить правильную информацию с минимальным вредом для организма. В некоторых ситуациях лучшим методом обследования становится рентгенография.
И КТ-энтерография, и магнитно-резонансная энтерография предполагают введение большого объема перорального контраста для качественной визуализации тонкой кишки и оценки наличия и тяжести БК. Прямое сравнение КТ- и магнитно-резонансной энтерографии свидетельствует об их одинаковой точности в выявлении воспаления тонкой кишки. КТ и МРТ без проведения энтерографии диагностируют осложнения БК и ЯК, включая кишечную непроходимость, мегаколон, абсцессы и некоторые свищи. Ультразвуковое исследование тонкой кишки представляет собой альтернативу КТ и МРТ при оценке БК тонкой кишки и требует высокой квалификации врача. Исследования с барием, который принимают внутрь или вводят с помощью клизмы, нередко оказываются наилучшими методами подтверждения частичной тонкокишечной непроходимости. Каждая из этих методик обладает своими достоинствами и недостатками.
КТ-энтерография стоит дешевле, более распространена, реже вызывает клаустрофобию и требует меньшего пребывания пациента в аппарате, чем магнитно-резонансная энтерография. Качество изображения при КТ лучше, чем при магнитно-резонансной энтерографии, однако чувствительность и специфичность при БК одинакова. МРТ превосходит КТ при диагностике перианальных свищей и абсцессов, вызванных БК. Основным недостатком КТ является воздействие радиации. Риск при однократном проведении КТ невелик: доза радиации составляет около 1-14 мЗв (миллизивертов), что равняется воздействию естественной радиации от радона и космического излучения, которое получают большинство жителей за год. Хотя риски от одной КТ невысоки, доза в 30-90 мЗв повышает риск рака, особенно у детей, о чем свидетельствуют эпидемиологические исследования людей, переживших ядерную атаку, и работников атомной промышленности. Три и более КТ позволяют отнести пациента к этой группе риска. Риск ниже у людей в возрасте 35 лет и старше.
Магнитно-резонансная энтерография обладает 80% чувствительностью и 90% специфичностью в выявлении активности БК. МРТ так же точна при оценке активности БК толстой кишки, как и колоноскопия. Основным недостатком магнитно-резонансной энтерографии является стоимость исследования — в 1,5-5 раз больше, чем стоимость КТ-энтерографии. Некоторые пациенты считают пространство внутри магнитно-резонансного сканера слишком замкнутым, чтобы выдержать клаустрофобию. Во время исследования вводится глюкагон, уменьшающий сокращения тонкой кишки и связанные с ними дефекты изображения, что может вызывать тошноту и рвоту в течение нескольких часов после процедуры. И магнитно-резонансная, и КТ-энтерография могут привести к почечной недостаточности за счет вводимых контрастных веществ. Гадолиний, контраст, применяемый при магнитно-резонансной энтерографии, противопоказан в I триместре беременности. Магнитно-резонансная энтерография противопоказана пациентам, которым имплантированы металлические конструкции, например водитель сердечного ритма. Магнитно-резонансная энтерография является предпочтительным методом обследования большинства больных ВЗК, которым требуются повторные обследования.
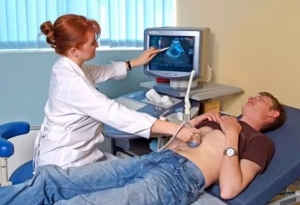
Ультразвуковое исследование при ВЗК более популярно в Европе и Канаде, чем в США, и считается европейскими специалистами подходящим методом диагностики и наблюдения при БК. Ультразвуковое исследование представляется привлекательным методом обследования, поскольку позволяет избежать облучения и сократить стоимость. В то же время число североамериканских радиологов и гастроэнтерологов с квалификацией, достаточной для проведения и интерпретации ультразвуковой картины при ВЗК, ограничено.
Исследование пассажа бариевой взвеси по тонкой кишке является достойным вариантом обследования пациентов с изменениями анатомии кишки из-за ранее проведенных операций, а также у пациентов, которым противопоказан внутривенный контраст.
