Острый средний отит: что это такое, лечение, симптомы, признаки, причины
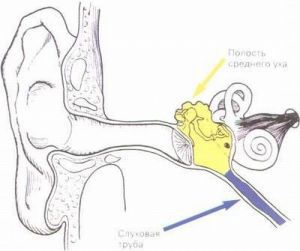
Острый средний отит - воспаление среднего уха.
В грудном возрасте явно отмечается склонность к развитию повторных заболеваний. Средние статистические данные свидетельствуют, что в течение первого года жизни более 40% детей хотя бы один раз переносят ОСО, около 20% болеют дважды, а примерно 10% — три раза. Чаще болеют мальчики (около 60%). Высокая заболеваемость ОСО связана с сезонностью и сопровождает эпидемии гриппа и ОРВИ. По данным наших наблюдений, осенью заболевали 27% детей, зимой — 46%, весной — 18% и летом — 9%, таким образом, на осенне-зимний период времени пришлось 73% заболевших.
Классификация и течение острого среднего отита
Официально принятая в ряде стран за рубежом существующая классификация по МКБ-10 очень далека от практического использования. Кстати, попытки императивного внедрить ее в нашей стране оказались безуспешными. По существу и за рубежом она сейчас применяется только для статистики, а на всех международных форумах даже в научных исследованиях, не говоря уже о практике, упоминается весьма редко.
В современной клинической практике под типичным ОСО подразумевают острое воспаление среднего уха, длительность которого не превышает 3—4 нед. Оно проходит обычно три стадии:
- первая характеризуется образованием содержимого в полости среднего уха;
- вторая — наступлением перфорации;
- третья — рубцеванием барабанной перепонки и восстановлением слуховой функции.
Длительность каждого периода ОСО может меняться, иногда он вообще протекает без перфорации, неизменным остается одно — выздоровление не может считаться полным без улучшения и восстановления слуховой функции.
Таким образом, в типичных случаях ОСО длится не более 1 мес.
В случаях, а их немало, если, несмотря на рациональную местную и общую терапию, симптомы ОСО сохраняются (например, продолжается оторея), выделяют затянувшийся ОСО, сроки течения которого не превышают 1 года. В течение этого срока еще существует надежда на прекращение выделений из уха, закрытие перфорации и восстановление слуха.
Еще одна форма течения заболевания, сходного с ОСО, — рецидивирующий средний отит. При таком течении наступает как бы мнимое выздоровление — общие симптомы исчезают, выделения прекращаются, а перфорация рубцуется. Однако в течение года вновь возникает острый средний отит. Причины этого всегда существуют, но не являются явными, это, например, общие неблагоприятные социальные условия, снижение иммунитета, аллергия, неполноценное грудное вскармливание и даже нерациональное лечение. К частым ошибкам местного лечения относятся игнорирование состояния носоглотки, околоносовых пазух, эвакуации содержимого полостей среднего уха с помощью продувания по Политцеру или катетеризации и даже отсутствие в лечении парацентеза. Отметим, что рецидивирующий средний отит характерен именно для детей грудного возраста или раннего детства, когда максимального развития достигают аденоиды или они находятся в состоянии воспаления, — аденоидиты.
Существует еще одна форма течения — так называемый латентный ОСО. С точки зрения оценки такого фактора, как инфекция, хотелось бы отметить, что довольно часто при скрытом течении возбудителями оказываются анаэробы или Н. influenzae. Существует и такая точка зрения: латентное течение связано с бесконтрольным применением антибиотиков, что достаточно часто наблюдается.
Единой всеохватывающей и общепризнанной классификации ОСО не существует. Однако они классифицируются по отдельным важным признакам, в целом дающим возможность представить клиническую картину конкретного заболевания и, исходя из этого, оценить опасности и назначить соответствующую общую и местную терапию. Итак, ОСО подразделяют по следующим признакам.
По течению:
- легкий;
- средней тяжести;
- тяжелый.
По характеру содержимого:
- гнойный экссудат;
- катаральный (слизистый);
- транссудат (серозный).
- Одно- и двусторонний.
По этиологическому фактору:
- инфекционный (вирусный, бактериальный);
- травматический.
Сезонные:
- период эпидемии;
- круглогодичные.
Осложненные: местные (ограниченные височной костью): отоантрит, мастоидит, зигоматицит, лабиринтит, кохлеит (неврит слухового нерва), парез лицевого нерва; общие (внутричерепные): отогенный менингит, сепсис, энцефалит, абсцессы мозга и мозжечка.
Причины острого среднего отита
Среди возбудителей заболевания следует назвать стрептококков, стафилококков, пневмококков, причем наиболее часто болезнь развивается вследствие деятельности стрептококков. У детей отиты возникают в основном как осложнение при ринитах, инфекционный агент попадает в среднее ухо вместе со слизью через трубу. Этому в большой мере способствуют анатомические особенности строения детской слуховой трубы: у маленьких детей труба широкая и короткая, и патогенным микробам легко проникнуть в барабанную полость из полости носа и носоглотки. Способствующими развитию заболевания факторами являются те факторы, какие приводят к снижению сопротивляемости организма: общие инфекционные болезни, переохлаждения, плохое питание, гиповитаминозы, физическое и психическое переутомление, сахарный диабет, рахит, заболевания почек и пр. Чаще всего страдают от отитов дети, слуховые трубы у которых прикрыты аденоидными разращениями.
Острое воспаление среднего уха — это прежде всего инфекционное заболевание, главную роль в его возникновении играют бактерии и вирусы. Конечно, для возникновения ОСО большое значение имеют местные и общие факторы, на значении которых мы остановимся несколько позднее.
Первичная колонизация организма новорожденного связана с родовыми путями материнского организма. Микрофлора беременной женщины представлена в основном лактобациллами, коринобактериями, эпидермальным стафилококком, различными видами стрептококков, Е. coli и дрожжевыми формами грибов, а также (на это было обращено внимание лишь в последние годы) — микоплазмой и хламидиями трихоматис. Некоторым исследователям сразу после родоразрешения удавалось выделить и анаэробы.
Второй контакт с микроорганизмами наступает после рождения ребенка (медицинский персонал, воздушная среда и медицинский инструментарий с оборудованием). Число положительных посевов сразу после рождения варьирует от 10 до 30%, а в течение первого месяца иногда увеличивается до 60—70%. Значительную часть посева составляли колиформные бактерии и стрептококки, таким образом, наблюдалась корреляция с флорой влагалища матери.
По нашим данным, при изучении микрофлоры наружного слухового прохода у 50 здоровых новорожденных сразу после рождения колонизация была выявлена у 62%, а к 5 дню при повторных посевах она достигала уже 92%, спектр микробов оказался весьма разнообразным.
Основными микроорганизмами наружного слухового прохода у здоровых новорожденных раннего и позднего неонатального периода были стафилококки, с явным преобладанием S. epidermidis. Сразу после рождения у 14% здоровых новорожденных высевались коринобакте-рии, при повторных исследованиях на 5 день их уже было 22%.
В последние годы были получены новые данные в отношении грам-отрицательных возбудителей, таких как Н. Injfluenza и Е. Coli. Оказалось, что в содержимом барабанной полости они обнаруживаются в 10—40% случаев, a S. pneumonis еще чаще — до 55%.
Особую форму воспаления среднего уха представляет мирингит, т.е. изолированное воспаление только барабанной перепонки. Встречаются они в форме буллезных, иногда геморрагических пузырей.
В таких случаях полагают, что в барабанной полости жидкости нет, поскольку слуховая функция у таких больных не страдает. Естественно предположить, что при этих формах роль вирусов является ведущей. И действительно, они (аденовирус, энтеровирус, RS — вирус, риновирус) обнаруживаются в носоглотке и содержимом булл, однако не более чем в четверти случаев.
К общим факторам, способствующим возникновению ОСО, относят состояние иммунной системы, наследственность, искусственное вскармливание, недоношенность.
Симптомы и признаки острого среднего отита
Cильная боль в ухе. При нажатии на козелок или при потягивании за раковину, а также при высмаркивании, когда давление в барабанной полости повышается, боль становится еще сильнее. Боль в ухе может быть ноющей, сверлящей, колющей, она может также иметь пульсирующая характер. Больного, помимо боли, беспокоят ушной шум, заложенность в ухе, имеет место нарушение слуха. Температура тела повышается, нарушаются аппетит и сон. ЛOP-врач, осматривающий ухо с помощью специальных инструментов, видит ярко-красную барабанную перепонку. Со стороны анализа периферической крови — умеренный лейкоцитоз, повышенная СОЭ. Продолжительность болезни может быть разная — от нескольких суток до двух недель и больше.
При отоскопии барабанная перепонка утолщена, гиперемирована, выбухает, контуры нечеткие. При самопроизвольной перфорации в слуховом проходе визуализируется гнойное или слизисто-гнойное отделяемое.
Клиническая картина ОСО довольно разнообразна и складывается из общих симптомов, жалоб, данных осмотра, отоскопической картины и состояния слуховой функции.
При постановке диагноза прежде всего нужно учитывать факторы риска. У новорожденных к ним относятся неблагоприятное течение родов, способствующее инфицированию околоплодных вод и аспирации в родах, интубация в первые часы после рождения, респираторная патология в неонатальном периоде, врожденная инфекция. В грудном возрасте возникновению ОСО способствуют искусственное вскармливание, ОРВИ и даже пассивное курение. ОСО чаще развиваются в осенне-зимний период, имеется также и наследственная предрасположенность к ЛОР-заболеваниям.
Прежде всего анализируют общие клинические проявления: температурную реакцию, поведении ребенка, беспокойство, крик, плач, нарушение функции желу-дочно-кишечного тракта, падение массы тела или отсутствие прибавки в весе, для новорожденных характерен монотонный постоянный крик, запрокидывание головы, тремор рук и подбородка, мышечная дисто-ния. Эти симптомы являются, как правило, проявлением внутричерепной гипертензии (у каждого десятого ребенка). Характерными признаками являются диспептическое расстройство, развитие эксикоза.
У грудных детей диагноз ставится уже несколько легче, поскольку в отличие от новорожденных почти в 75% имеет место значительное повышение температуры, появляются признаки, указывающие на локализацию боли: ребенок тянется руками к больному уху, трет его, стараясь лежать на этом ухе, отказывается при кормлении сосать грудь, соответствующую стороне больного уха.
Еще до отоскопии педиатрами широко используется такой прием, как надавливание на козелок, вызывающее у грудных детей болевую реакцию при ОСО (симптом Ваше).
Следует обратить внимание также на утолщение и сглаживание заушной складки, положение ушной раковины, необходимо пропальпировать позадиушные регионарные лимфоузлы.
Эти симптомы встречаются не так часто, однако могут быть признаком перехода процесса на клетки, позади барабанной полости (отоантрит).
Отоскопия имеет решающее значение для диагностики острого среднего отита, однако ее может затруднить наличие серных масс, а их удаление у маленьких детей не всегда возможно инструментальным путем, особенно врачом-педиатром. В этих случаях хорошее действие оказывает препарат «Ацерумен». Препарат также используется при проведении аудиологического скрининга у новорожденных, когда происходит самопроизвольное удаление серной пробки.
Проведение и трактовка отоскопической картины у новорожденных являются трудными и требуют большого опыта. Это связано с рядом обстоятельств: узостью наружного слухового прохода и, как следствие, плохим освещением барабанной перепонки, ее более пологой расположенностью, более толстым фиброзным слоем. Опознавательные знаки даже в норме не всегда хорошо выражены, выпячивание перепонки наступает не сразу. Все это настолько затрудняет диагноз, что в ряде случаев требуется проведение дигностического парацентеза.
До последнего времени как источник звука в ходу были звучащие игрушки, звукореактометры, шумомеры с фиксацией различных безусловных рефлексов, например зрачкового, пальпебрального, рефлекса Моро; фиксировались частота пульса, ритм дыхания. Конечно, процент ошибок при таком исследовании очень велик.
В настоящее время абсолютный приоритет отдается объективным методам: при определении потери слуха звукопроводящего характера это прежде всего акустическая импедансометрия, у новорожденных первый скрининг-анализ осуществляется методом определения вызванной акустической эмиссии. Методы эти довольно простые и вполне доступные для использования врачами-педиатрами, естественно, после соответственного обучения.
Педиатров, которым интересны и, как мы полагаем, будут полезны практические методы исследования слуха у детей до 3 лет, мы отсылаем к монографии М.Р. Богомильского и Л.M. Сапожникова. Но вот что самое главное, что следует твердо знать врачам общей практики: в отличие от еще недавнего времени при необходимости у ребенка любого возраста с высокой степенью достоверности можно определить степень потери слуховой функции, а ведь это основной фактор, определяющий развитие речи.
Диагноз острого среднего отита
Диагноз ставится на основании клинического осмотра и, как правило, не проводят лабораторное исследование отделяемого, полученное из везикулы.
Лечение острого среднего отита
- Анальгетики.
- В некоторых случаях применяют антибиотики.
- Редко проводят миринготомию.
В 80% случаев происходит самостоятельное самоизлечение, тем не менее антибактериальная терапия назначается. Антибиотики облетают течение заболевания, предотвращают снижение слуха. Однако последние исследования показали, что антибактериальную терапию желательно начинать только в случае тяжелого течения заболевания и у больных с рецидивирующим отитом (4 эпизода отита за 6 мес.) вследствие высокого риска развития резистентности к антибиотикам бактериальной флоры. Другие исследования показали, что в течение 72 часов от начала заболевания возможна выжидательная тактика с назначением симптоматической терапии. В случае отсутствия положительной динамики рекомендовано применение антибиотиков. При этом врач может выписать рецепт во время первичного осмотра, после чего провести беседу, объясняя дальнейшую тактику ведения больного и отсроченным стартом антибактериальной терапии в случае отсутствия положительной динамики.
Терапия ОСО включает общие и местные методы воздействия. Общие методы: учитывая, что в данной монографии основное внимание уделено связи ОРЗ/ОРВИ и ЛОР-заболеваний, полагаем своевременным освещение основных принципов этиотропной (антибактериальной и антивирусной терапии).
После положительного решения об использовании антибиотика необходимо выбрать, какой из них применить. Взгляды на это среди отоларингологов и педиатров в значительной степени расходятся, поэтому мы остановимся главным образом на общепринятых положениях.
Естественно, назначение антибиотика первым делом связано с определением возбудителя.
Казалось бы, проблема довольно простая, однако в практической жизни определение микробиологического спектра занимает в лучшем случае 1—3 сут, а при тяжелой клинической картине медлить нельзя. Поэтому в этих случаях антибиотики назначают исходя из эмпирически наиболее вероятной микробиологической картины. Такое же положение относится к антибиотикорезистентности.
Основное лечение назначает после уточнения диагноза оториноларинголог. Больному необходимы спокойствие, соблюдение постельного режима, полноценное питание, обогащенное витаминами. В плане общего лечения — антибиотики, сульфаниламидные препараты, различные симптоматические средства (жаропонижающие, обезболивающие и др.). Большое значение имеет местное лечение — прикладывание сухого, согревающих компрессов, дезинфицирующие и противовоспалительные капли (3%-ный борный спирт, отинум и т.д.), мази. Капли и мази следует вводить в ухо на ватных или марлевых турундах и держать эти турунды в наружном слуховом проходе в течение продолжительного времени — нескольких часов. Перед тем как вводить в ухо те или иные средства, их необходимо слегка подогревать — опускать в теплую воду или несколько минут держать в руке. Ускоряют выздоровление физиотерапевтические процедуры. Если у больного есть ринит, аденоидит, эти заболевания требуют активного лечения. Пока нос и носоглотка не будут приведены в порядок, не приходится и надеяться на прекращение воспаления в среднем ухе.
Следует греть больное ухо не менее 3-4 раз в день по 15 минут. Можно прогревать ухо с помощью водяной грелки или электрогрелки. Удобна для прогреваний рефлекторная лампа, ее следует использовать в тех случаях, когда больной из-за сильной боли не в состоянии лежать на грелке ухом. Инфекция под действием тепла в большом количестве погибает. При прогревании кровеносные сосуды рефлекторно расширяются, и кровь притекает к очагу воспаления, благодаря этому очаг скорее рассасывается. Кроме того, от тепла происходит размягчение ушной серы, скопления которой, возможно, имеются в наружном слуховом проходе. Учитывая это последнее обстоятельство, при выборе средства для прогревания уха предпочтение нужно отдавать грелке растаявшая сера вытекает на грелку, и ухо очищается.
Скорейшему выздоровлению способствуют и компрессы согревающие. При отитах следует накладывать компрессы вокруг уха. Процедура эта несложная: нужно сложить вместе три или четыре марлевые салфетки, в центре этих салфеток прорезать отверстие, соответствующее величине ушной раковины, пропитать салфетки камфарным маслом (чтобы масло не стекало с салфеток, нужно слегка их. отжать) и положить на околоушную область таким образом, чтобы раковина выглядывала из отверстия. На салфетки и ушную раковину наложить промасленную бумагу или целлофан, сверху — вату. Компресс надо зафиксировать платков, или подходящей шапочкой, или несколькими оборотами бинта вокруг головы. Такие компрессы рекомендуется делать дважды в сутки: днем примерно на 3-4 часа и на всю ночь. Для согревающих компрессов можно использовать не только камфарное масло, можно обставить компрессы с подсолнечным маслом или с водкой, со спиртом, разведенным водой в пропорции 1:1. Большинство больных отдают предпочтение полуспиртовым и водочным компрессам, потому что такие компрессы не пачкают волосы.
Необходимо заметить, что согревающие компрессы и прогреваний нельзя делать осуществлять в случае повышения температуры: тепловые процедуры могут привести к еще более высокому подъему температуры.
Советы практического врача. Следует обратить внимание на несколько простых советов:
- Если ребенок страдает от насморка чаще других детей, если у него уже не раз бывали отиты, нужно проверить носоглотку ребенка на наличие в ней аденоидов (обратиться в кабинет ЛOP-врача в поликлинике).
- Всякий раз, как у ребенка появляется насморк, следует активно лечить его. Одновременно нужно проводить профилактику отита — греть оба уха грелкой, не дожидаясь, пока появятся жалобы на заложенность в ухе, на боль в ухе, на нарушение слуха.
- При сильной боли, устранить которую не помогают грелка, компресс, закапывания в ухо теплого борного спирта (3%-ного), можно выпить анальгин. Давать его можно и ребенку с учетом его возраста и рекомендуемой дозировки.
- Ухо при отите следует всегда держать закрытым. Можно использовать для этого комок ваты. Нужно покрыть ватой ушную раковину и фиксировать вату платком или шапочкой, или несколькими оборотами бинта вокруг головы.
Местное лечение
Наиболее распространены следующие методы лечения: капельные, физиотерапевтические и хирургические процедуры. Прежде всего больной ребенок нуждается в улучшении носового дыхания. Для этого используют интраназальные формы лекарственных средств с самым различным действием.
Растворы морской воды Аква-Марис: способствуют разжижению и удалению секрета, размягчению корок (изотонический); уменьшению отека слизистой оболочки полости носа (гипертонический). Элиминационно-ирригационная терапия в последние годы получила широкое распространение.
Сосудосуживающие препараты: уменьшают кровенаполнение слизистой оболочки носа и улучшают проходимость носовых ходов, облегчая дыхание. Оптимальны для использования в педиатрической практике капли/спреи с действующим веществом оксиметазолин или ксиломе-тазолин.
Препараты с комбинированным действием: диметинден (антагонист Н1-гистаминовых рецепторов с противоаллергическим эффектом) + фенилэфрин (α1-адреномиметик, оказывающий сосудосуживающее действие) (Виброцил4); дексаметазон + неомицин + полимиксин В + фенилэфрин. Неомицин и полимиксин В обладают активностью против синегнойной палочки и протея, которые нечасто встречаются про ОСО. Вместе с тем препаратов, активных в отношении этих возбудителей, мало, дексаметазон обладает противовоспалительными и противоаллергическими свойствами.
При гнойном рините или аденоидите хороший бактерицидный эффект дает Изофра (фрамицетина сульфат). У детей первого года жизни, при использовании капель предварительно проводится аспирация содержимого из носовой полости с помощью аспиратора.
Местное лечение определяется не только состоянием больного и клинической картиной, но и стадией острого среднего отита.
В первой, доперфорационной стадии никаких ограничений (кроме возрастных) для любых ушных капель не существует.
Лучшим препаратом в этом отношении является гидрохлорид лидокаина в сочетании с феназоном (Отипакс).
Отипакс применяется при острых отитах, вызванных бактериями (пневмококк, гемофильная палочка, моракселла) и вирусами (респираторный вирус, вирус гриппа, риновирус), а также при отитах, связанных с баротравмой (аэроотит). После появления выделений из уха лечение должно быть прекращено (перфоративная стадия ОСО — противопоказание для применения препарата).
При отсутствии перфорации при ОСО также успешно применяют дексаметазон + неомицин + полимиксин В, холина салицилат (Отинум), лидокаин + неомицин + полимиксин В (Анауран), а также спиртовые растворы хлорамфеникола (Левомицетин). Спиртовые растворы в виде капель в ухо по-прежнему остаются популярными местными препаратами, хотя борный спирт стал применяться гораздо реже, чем раньше, ввиду опасений (в большинстве случаев бездоказательных) их отрицательного влияния на слуховой нерв. Действие спиртовых капель заключается в снятии или уменьшении отека барабанной перепонки, согревающем эффекте, уменьшении болевых ощущений. При использовании спиртовых капель в высоких концентрациях следует при оценке отоскопической картины учитывать и некоторые побочные факторы, такие как мацерация и десквамация кожи наружного слухового прохода вследствие раздражения и др.
В течение многих лет популярным лекарством был и Софрадекс, в состав которого так же входит дексаметазон, а антибактериальным компонентом является фрамицетин.
В состав Анаурана входят полимиксин В и неомицин. Такое сочетание дает возможность антибактериального и противогрибкового действия. Если флора содержит протей или синегнойную палочку, Анауран почти единственное лекарство, которое способно дать положительный эффект. В Анауране содержится также лидокаин, поэтому он снимает боль при средних отитах и зуд, что расширяет спектр действия, и препарат показан при воспалениях наружного уха. Доказано, что неомицин в подобной концентрации не оказывает системного ототоксического и нефротоксического действия.
Единственным препаратом, разрешенным к применению в перфоративной стадии ОСО без ограничений по возрасту, является препарат Отофа (рифампицин).
Ограничения в применении этих и других препаратов основаны на том, что в их состав входят, правда в минимальных концентрациях, антибиотики аминогликозидного ряда, которые, как известно, обладают при инъекционном введении ототоксическим побочным действием. Наши наблюдения, а также опыт многих известных авторов не подтверждают такого рода опасений.
По-прежнему широко в практике применяются физиотерапевтические процедуры, допустимо использовать сухое тепло в начале заболевания, когда процесс еще носит катаральный характер. Из современных физиотерапевтических воздействий популярным является использование низкоэнергетического лазера.
Показания к проведению парацентеза в педиатрической практике широкие. Взгляды разных авторов на парацентез барабанной перепонки при ОСО различаются. Его противники опасаются образования стойкой перфорации как следствие разреза и считают достаточным для выздоровления антибактериальную терапию. В многих случаях это действительно так и есть, однако неиспользование парацентеза и только консервативная терапия опасны отсутствием полной эвакуации содержимого из барабанной полости (поскольку слуховая труба функционирует плохо). Такое содержимое в последующем организуется в соединительную рубцовую ткань и ОСО переходит в адгезивный (рубцовый) отит с потерей слуха по звукопроводящему типу. Именно поэтому особое значение при лечении без парацентеза приобретает уверенность врача в полном восстановлении слуховой функции, исследовать которую у детей даже в раннем по различным причинам не всегда удается.
Меры профилактики при остром среднем отите
Вакцинация детей от пневмококка, гемофильной палочки типа В снижает количество случаев острого среднего отита. Необходимо ограничить курение в помещении, где находится ребенок.
Учитывая, что обычно возникновение ОСО связано с ОРВИ, становятся понятными общие меры профилактики этого заболевания, такие как закаливание, повышение уровня иммунитета, вакцинация и т.д. Более подробно сведения об этом представлены в соответствующем разделе этого издания.
Из мероприятий местного характера рекомендуется педиатрам обратить особое внимание на предотвращение срыгивания у новорожденных.
Очень важно, чтобы ребенок мог хорошо дышать носом, поэтому перед кормлением важно провести туалет полости носа, удалить слизь, корочки. Поскольку застой секрета у маленьких детей в основном имеет место в задних отделах носовой полости, при кормлении следует стараться придавать ребенку более вертикальное положение, а после подержать его вертикально 10—15 мин.
Первостепенное значение приобретают санация зубов, гипертрофии носовых раковин, состояние околоносовых пазух, консервативное лечение аденоидита, аденотомия, тонзилло- и тонзиллэктомия и т.д. Показания к ним определяют оториноларинголог, педиатр и соответствующие специалисты.
