Детская отоларингология
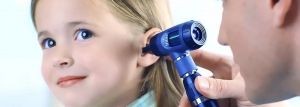
Обследования.
Отоскопия
Проведение
Ребенок должен сидеть спокойно во избежание травмирования слухового прохода ушной воронкой.
Ребенок сидит прямо, на коленях ассистента. Ноги ребенка зафиксировать между ногами ассистента, голову ребенка повернуть в сторону и прислонить к груди ассистента.
Одной рукой зафиксировать голову ребенка в этом положении, другой рукой зафиксировать руки ребенка.
Материалы: отоскоп (прибор, состоящий из источника света и лупы) и ушная воронка, надеваемая прямо на прибор; или зеркальный отражатель (рефлектор), ушная воронка и источник света, помешенный справа от пациента. Свет отражается от рефлектора на голове врача и попадает в слуховой проход.
Ларингоскопия и трахеоскопия
Осмотр гортани (ларингоскопия) и трахеи (трахеоскопия). Проведение трахеоскопии у детей чаще всего возможно только под наркозом.
Ларингоскопия (осмотр гортани)
Материал:
- лобный рефлектор;
- источник света;
- маленькое круглое зеркало;
- марлевые салфетки.
Проведение
Ребенок должен быть в состоянии в определенный момент времени достаточно долго держать рот открытым. Ребенка просят высунуть язык, чтобы врач мог захватить его марлевой полоской. Затем врач проводит зеркало к задней стенке глотки таким образом, чтобы получить отражение гортани. Во время исследования ребенка просят дышать ртом и произносить «а».
Трахеоскопия (осмотр трахеи)
Исследование проводят, например при аспирации инородного тела, практически всегда под наркозом. В исключительных случаях у детей старшего возраста в состоянии бодрствования возможна эндоскопия со специальными гибкими детскими эндоскопами.
Аудиологическая диагностика
Аудиометрия
На аудиограмме представлена громкость звуков, вызывающих у пациента слуховое впечатление.
Звуки проводятся по воздуху (воздушная проводимость) и по кости (костная проводимость). При оценке воздушной проводимости надевают наушники, при оценке костной проводимости слуховой аппарат устанавливают позади уха на сосцевидный отросток. Применяют у детей старше 6—7 лет.
При помощи аудиометрии устанавливают степень тяжести нарушения слуха, его вид, локализацию и возможные причины.
Измерение импеданса
Относят к методам объективной функциональной диагностики заболеваний среднего уха. Здоровая барабанная перепонка и среднее ухо поглощают и проводят во внутреннее ухо большую часть поступающих акустических волн. Меньшая часть волн отражается вследствие акустического сопротивления (импеданса) барабанной перепонки и среднего уха. Импеданс повышается, например, при сильном сокращении (ретракции) барабанной перепонки или при выпоте в барабанную полость. Измерение разницы импеданса используют для диагностики.
Тимпанометрия
Метод позволяет оценить подвижность барабанной перепонки в зависимости от давления, искусственно создаваемого в слуховом проходе (непрерывно, от разреженного до избыточного давления). Объективность метода соответствует объективности метода проверки рефлекса стременной мышцы.
Проверка рефлекса стременной мышцы
При воздействии на ухо звуков, громкость которых превышает порог слышимости на 70—80дБ (у детей — на 100дБ), происходит двустороннее сокращение стременной мышцы (т. stapedius), иннервируемой лицевым нервом. Объективный метод исследования слуха, так как кора головного мозга не влияет на данный рефлекс. Метод применим у детей старше 6 мес, необходимое условие: целостность барабанной перепонки и отсутствие выпота в барабанной полости.
Специальные методы исследования слуха у детей
Рефлекторная аудиометрия
Дети до 3-го месяца. Для оценки слухового восприятия используют рефлексы, такие, как рефлекторное смыкание век, взгляд в сторону звукового раздражителя; прекращение занятий при действии звукового раздражителя.
Поведенческая аудиометрия
Наблюдение за детьми в возрасте от 3 мес до 2 лет: реагирует ли ребенок на «детские» звуковые раздражители различной частоты (барабан, колокольчик, пищащие игрушки) в свободном звуковом поле? Условия: два опытных исследователя, стандартизированные условия исследования.
Игровая аудиометрия
Дети старше 2—3 лет. После каждого услышанного звука ребенок должен положить кубик к другим кубикам или посмотреть на новую картинку.
Аудиометрия у детей школьного возраста
В школьном возрасте уровень интеллектуального развития обычно позволяет провести аудиометрию взрослых.
Вызванные отоакустические эмиссии
Отведение звуковых импульсов, возникающих в улитке при действии внешнего кратковременного раздражителя; место отведения -входное отверстие наружного слухового прохода. Отоакустические эмиссии определяются у 98—100%людей с нормальным слухом; пропадают при тугоухости от 25дБ. Преимущества: скорость, низкий риск и простота проведения. Условия: отсутствие выпота среднего уха, отсутствие кондуктивной тугоухости.
Транзиторные вызванные отоакустические эмиссии используют в качестве скрининга среди новорожденных.
Объективная проверка слуха
CERA (аудиометрия вызванных потенциалов коры головного мозга).
BERA (аудиометрия вызванных потенциалов ствола мозга).
При помощи методик, сходных с аудиометрией вызванных потенциалов коры головного мозга, от ствола мозга отводятся быстрые (=ранние) потенциалы; аудиометрия проводится детям амбулаторно под наркозом или действием седативных препаратов. Дети беспокойнее, чем взрослые, у которых исследование возможно в состоянии бодрствования. Методика может применяться у детей, у которых степень нарушения слуха не устанавливается. Проводится компьютерная оценка ЭЭГ, снимаемая при периодическом действии звуковых раздражителей.
Методы операций и послеоперационный период
Парацентез
Показания
При острых и хронических воспалениях среднего уха (средний отит) для снижения давления в среднем ухе и отсасывания секрета.
Послеоперационный уход
Питье не ранее 6 ч после операции (раньше — после кратковременного наркоза при разрешении анестезиологов).
При отсутствии у ребенка рвоты прием пищи приблизительно через 30 мин после первого питья.
Контроль показателей жизнедеятельности: каждые 30 мин — АД и пульс; реже — при стабильных показателях в течение 2 ч; по меньшей мере, однократное измерение температуры тела после операции.
Выписка возможна обычно в день операции.
Важно: до тех пор, пока разрез не заживет самостоятельно (около недели), следить, чтобы при купании в слуховой проход не попадала вода. Плавание и ныряние в течение этого времени запрещено. Через неделю необходимо контрольное отоларингологическое обследование.
Дренирование барабанной полости
Установка в барабанную перепонку трубочки из золота или пластика диаметром около 1 мм. Идея дренирования барабанной полости заключается в том, чтобы достигнуть «продолжительного» парацентеза (раскрытия барабанной перепонки).
Показания:
- средний отит с вязкой слизью для вентиляции и подсушивания слизистой оболочки барабанной полости;
- рецидивирующие воспаления среднего уха, несмотря на проводимый парацентез; часто сочетаются с гиперплазией глоточных миндалин (аденоиды).
Послеоперационный уход
Питье, кормление и контроль основных показателей жизнедеятельности, как при парацентезе.
Выписка в день операции.
Наблюдение за больным
Следить за отделяемым из слухового прохода (количество, цвет); выделения легче всего обнаружить, осматривая по утрам подушку.
Обычно через 6 мес трубочка отторгается в слуховой проход, барабанная перепонка закрывается самостоятельно. Если этого не происходит, то показано хирургическое удаление. Иногда необходимо повторное дренирование барабанной полости. При проведении данной манипуляции также необходимы регулярные осмотры отоларинголога.
Аденотомия
Хирургическое удаление глоточных миндалин (полипов).
Гиперплазия глоточных миндалин и связанное с этим затрудненное носовое дыхание с нарушением вентиляции среднего уха вследствие смещения отверстия евстахиевых труб. Часто как следствие развивается хроническое воспаление среднего уха, что препятствует нормальному развитию ребенка.
Послеоперационный уход
Положение: слегка приподнятое положение туловища или положение на боку.
После перевода из палаты пробуждения — проверка основных показателей жизнедеятельности: АД и пульса — каждые 30 мин; реже — при стабильных показателях в течение 2 ч; по меньшей мере, однократное измерение температуры тела после операции.
Напитки предложить не ранее чем через 6 ч после операции.
Кормление приблизительно через 30 мин после первого приема жидкости, если ребенка не вырвало. С первого послеоперационного дня — обычный рацион.
Предлагать только холодную еду мягкой консистенции (чай, пудинг, мороженое).
Назальные капли (например, ксилометазолин) в течение 3 дней по назначению врача.
Следить за появлением повторного кровотечения (осмотр глотки и носа, усиленное глотание/кашель или кровавая рвота).
В большинстве случаев возможна выписка в первый послеоперационный день.
