Сурфактант для недоношенных новорожденных детей: что это такое, роль, применение, свойства
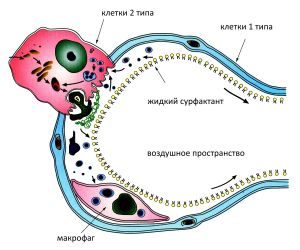
Сурфактант.
Функции легочного сурфактанта
Биофизические функции
- Профилактика коллапса альвеол и легких во время выдоха
- Поддержка инспираторного открытия легких
- Профилактика отека легких
- Стабилизация и поддержка раскрытыми мелких дыхательных путей
- Улучшение мукоцилиарного транспорта
- Удаление мелких частиц и отмерших клеток из альвеол в дыхательные пути
Иммунологические, небиофизические функции
- Фосфолипиды подавляют пролиферацию, продукцию иммуноглобулинов и цитотоксичность лимфоцитов
- Фосфолипиды ингибируют цитокины, секретируемые макрофагами
- СБ-А и СБ-D способствуют фагоцитозу, хемотаксису и оксидативным повреждениям макрофагов
- Нейтрализация эндогенных медиаторов СБ-А и СБ-D, опсонизирующих различные микроорганизмы
- Захват бактериальных токсинов СБ-А и СБ-D
Изменения в системе сурфактанта при различных заболеваниях
Ингибирование сурфактанта
Функции сурфактанта могут нарушаться многими веществами: белками плазмы крови, гемоглобином, фосфолипазами, билирубином, меконием, жирными кислотами, холестеролом и др. Токсическим воздействием на сурфактант обладают кислород и его соединения, ингаляция мелких частиц, содержащих кремний, никель, кадмий, различные органические соединения, газы (например, хлороформ, галотан), многочисленные лекарственные препараты. Относительно более низкое содержание белков сурфактанта у недоношенных детей по сравнению со взрослыми делает их систему сурфактанта более чувствительной к различным повреждающим факторам.
Первичный дефицит сурфактанта
Важность системы сурфактанта в патофизиологии РДС новорожденных была открыта Avery и Mead. Вывод, что причиной РДС является первичный дефицит сурфактанта вследствие незрелости пневмоцитов II типа, был позднее подтвержден огромным количеством клинических исследований. Наиболее выраженные особенности системы сурфактанта у новорожденных с РДС: снижение общей концентрации всех фосфолипидов, относительной концентрации фосфатидилглицерола, дипальмитоилфосфа-тидилхолина, СБ-А. Сурфактант начинает синтезироваться пневмоцитами II типа приблизительно с 22-й недели гестации.
Количество сурфактанта в этих клетках и число пневмоцитов с гестационным возрастом увеличиваются. Новорожденные с РДС имеют пул сурфактанта около 10 мг/кг, в то же время у здоровых новорожденных он составляет приблизительно 100 мг/кг.
Врожденные нарушения синтеза сурфактанта
В настоящее время РДС рассматривается как мультифакторное заболевание, которое связано не только с первичным дефицитом сурфактанта. Основными методами диагностики врожденных нарушений синтеза сурфактанта являются генетический и иммуногистохимический анализ, биопсия легких. Генетические изменения, нарушающие метаболизм сурфактанта и приводящие к снижению оксигенации, являются причинами развития тяжелой ДН в периоде новорожденности. Первые публикации, описывающие заболевания, связанные с ними, датируются началом XXI в. Были выявлены мутации генов, отвечающих за синтез СБ-В, СБ-С и белка АВСАЗ, транспортирующего фосфатидилхолин и фосфатидилглицерол в ламеллярные тела, что необходимо для поддержания гомеостаза сурфактанта.
Врожденный дефицит СБ-В - аутосомно-рецессивное заболевание, впервые описанное в 1993 г. К настоящему времени идентифицировано около 30-40 мутаций гена, ответственного за синтез данного белка, что приводит к значительному снижению его выработки. Мутация диагностируется с частотой 1 на 1000-3000 человек, однако клинические проявления крайне редки и составляют 1 на 1 000 000 живорожденных. Заболевание чаще встречается у доношенных детей, проявляется тяжелой ДН, осложняющейся синдромом легочной гипертензии, что приводит к летальному исходу.
Заболевание легких, связанное с мутацией гена, отвечающего за синтез СБ-С, и передающееся по аутосомно-доминантому типу наследования, было описано Nogee. Он обнаружил генетическую аномалию, связанную с нарушением синтеза СБ-С, которая проявлялась интерстициальным легочным заболеванием в нескольких поколениях одной семьи. В 2002 г. была диагностирована еще одна мутация гена, ответственного за синтез СБ-С. В настоящее время идентифицировано более 40 мутаций. Первые клинические симптомы и тяжесть течения заболевания крайне вариабельны. В 10-15% случаев оно может манифестировать в период новорожденное. В остальных случаях заболевание проявляется в первые 6 месяцев жизни, что считается благоприятным прогностическим признаком.
Врожденное нарушение синтеза белка АВСАЗ, наследуемое по аутосомно-рецессивному типу, - менее изученное, но наиболее распространенное заболевание по сравнению с вышеуказанными. Недавно найдена еще одна причина фатального дефицита сурфактанта у доношенных детей -мутация гена АВСАЗ, который, вероятно, отвечает за созревание ламеллярных тел и продукцию сурфактанта. Впервые заболевание было диагностировано в 2004 г. В настоящее время идентифицировано более 150 мутаций, связанных с нарушением метаболизма данного белка. Частота встречаемости в популяции не изучена. Клинически заболевание протекает как тяжелый РДС. Патогенетической терапии для данной группы заболеваний в настоящее время не разработано. В большинстве случаев проводится заместительная терапия препаратами сурфактанта, однако терапевтический эффект кратковременен или отсутствует. Единственным методом лечения является трансплантация легких, частота осложнений после которой остается высокой. Необходимость ее проведения определяется степенью выраженности ДН. В большинстве случаев прогноз для жизни неблагоприятен и зависит от степени выраженности дефицита одного из белков сурфактанта и/или АВСАЗ, компонентов эндогенного сурфактанта, а также диагностических возможностей клиники.
Аспирация мекония
В присутствии мекония изменяется фосфолипидная структура сурфактанта, уменьшается его способность снижать поверхностное натяжение, отмечено снижение концентрации СБ-А и СБ-В, LA-фракции. Herting и соавт. сравнивали устойчивость различных препаратов сурфактанта к ингибирующему эффекту мекония in vitro. Более устойчивыми оказались новые синтетические препараты (Venticute, Surfaxin) по сравнению с модифицированными натуральными (такими как Curosurf, Alveofact и Survanta).
Бронхолегочная дисплазия
У новорожденного, выздоравливающего после РДС, количество фосфатидилглицерола в сурфактанте растет. При РДС, прогрессирующем в БЛД, это менее выражено вследствие возможного повреждения альвеолоцитов II типа, что отмечалось у недоношенных детенышей бабуинов, выздоравливающих после РДС. У этих животных пул альвеолярного сурфактанта после его введения при рождении и еще 6 дней на ИВЛ составлял приблизительно 30 мг/кг и не увеличился после второй дозы.
Врожденная диафрагмальная грыжа
Основные характеристики этого заболевания - легочная гипоплазия и легочная гипертензия. Данные о дефиците сурфактантной системы при ВДГ противоречивы.
Легочное кровотечение
Легочное кровотечение - одна из причин тяжелой ДН у новорожденных, развивается у 3-5% пациентов с РДС. Гемоглобин, белки плазмы крови, липиды клеточных мембран являются ингибиторами сурфактанта.
Клиническое применение сурфактанта
Респираторный дистресс-синдром
Физиологические последствия назначения сурфактанта новорожденным сРДС:
- увеличение ФОЕ;
- повышение оксигенации;
- снижение ЛСС;
- улучшение легочной растяжимости.
Исследования показали снижение неонатальной смертности и уменьшение частоты легочной баротравмы (пневмоторакс и ИЭЛ) у детей, которым вводили сурфактант. В основном тестировались 2 стратегии использования сурфактанта. Первая - применение вскоре после рождения с целью профилактики РДС и повреждения легких механической вентиляцией («профилактическое применение»). Вторая - в возрасте 2-24 ч жизни, после установления диагноза РДС («лечебное применение»).
Кроме профилактического применения описано так называемое раннее (до возраста менее 2 ч жизни), и анализ этих исследований тоже показал результаты лучше, чем при отсроченном введении: уменьшение баротравмы легких, риска смерти и частоты развития ХЗЛ.
По мере расширения клинического применения нСРАР опыт показал, что многие новорожденные даже очень малых сроков гестации не будут нуждаться в ИВЛ и сурфактанте. Ретроспективные клинические исследования продемонстрировали уменьшение применения сурфактанта в такой популяции без увеличения частоты БЛД, смертности или других осложнений недоношенности. С учетом этих данных были проведены крупные международные исследования сравнения раннего нСРАР с интубацией и «профилактическим» введением сурфактанта: COIN, CURPAP и SUPPORT. Анализ этих исследований показал, что рутинное раннее применение нСРАР и назначение сурфактанта только после перевода на ИВЛ снижают риск ХЗЛ или смерти по сравнению с интубацией и профилактическим введением сурфактанта. Но если дети с массой тела менее 1300 г нуждаются в интубации сразу после рождения для проведения реанимационных мероприятий или вследствие тяжелой ДН, они должны получить сурфактант как можно скорее, в большей степени профилактически.
Хотя у большинства новорожденных отмечается стойкий клинический эффект после введения сурфактанта, около 20-30% больных резистентны к терапии. Эти новорожденные могут кроме РДС иметь другие заболевания: пневмонию, легочную гипоплазию, ПЛГ, РДСВ («шоковое легкое») или ВПС. Большой объем вводимой больному жидкости, особенно коллоидных растворов, высокое FiC>2, низкое PEEP, большой ДО, экстремальная недоношенность тоже могут снижать эффективность сурфактанта.
Самое тяжелое осложнение, возникающее при лечении сурфактантом, — легочное кровотечение. Оно встречается при введении как синтетического, так и естественного препаратов сурфактанта. Наблюдается главным образом у самых маловесных новорожденных. Появление легочного кровотечения связывают с функционирующим ОАП и повышением легочного кровотока после введения сурфактанта.
Возможно, адекватный подбор PEEP или применение ВЧ ИВЛ до введения сурфактанта повысят его эффективность и уменьшат скорость инактивации. Использование антенатальных кортикостероидов повышает эффективность экзогенного сурфактанта и снижает необходимость в повторных дозах.
Сейчас отсутствуют данные, что экзогенный сурфактант подавляет синтез и секрецию эндогенного и, вероятно, даже имеет некоторое благоприятное влияние на созревание легких.
Аспирация мекония
Аспирация мекония - одно из наиболее тяжелых респираторных заболеваний у доношенных детей. Терапия сурфактантом может спасти жизнь некоторым детям с аспирацией мекония. Американская академия педиатрии рекомендует при аспирации мекония применять сурфактант.
Еще один метод использования сурфактанта при аспирации - лаваж трахеобронхиального дерева разведенным сурфактантом.
Врожденная пневмония
Несколько клинических исследований показали улучшение обмена газов в легких без сопутствующих осложнений. Исследование Lotze и со-авт. было направлено на выявление пользы от сурфактанта при лечении доношенных детей с ДН, в том числе больных сепсисом с пневмонией. Терапия сурфактантом повышала оксигенацию и снижала необходимость в ЭКМО. Рекомендуется Американской академией педиатрии.
Легочное кровотечение
Несколько обсервационных исследований показали повышение оксигенации у детей с идиопатическим легочным кровотечением или с легочным кровотечением у больных с РДС и САМ. Стандартом лечения пока не является.
Респираторный дистресс-синдром взрослого типа
Частота РДСВ, требующего ИВЛ у доношенных и почти доношенных детей, оценивается как 7,2 на 1000 живорожденных. Недавно проведенное рандомизированное исследование эффективности сурфактанта у детей от рождения до 18 лет при РДСВ не показало никакого эффекта по сравнению с плацебо.
Бронхолегочная дисплазия
Несколько работ показали временное улучшение респираторных функций после лечения, улучшение состава и функции эндогенного сурфактанта. Применение синтетического пептидсодержащего сурфактанта (Lucinactant) с целью профилактики БЛД на ее частоту не повлияло. Следует отметить, что дети группы лечения реже госпитализировались по поводу респираторных проблем после выписки домой (28,3% vs 51,1%; Р=0,03).
Естественный vs искусственный
Обе разновидности препаратов сурфактанта доказали свою клиническую эффективность в лечении РДС, но предпочтительнее оказался естественный, вероятно, из-за содержания в нем белков натурального сурфактанта. Для естественных сурфактантов характерно более быстрое начало действия, которое позволяет раньше снизить параметры ИВЛ и FO2.
В состав синтетического препарата люцинактанта (Surfaxin) входит соединение аминокислот с активностью, подобной СБ-В. Моуа и Sinha в международных рандомизированных мультицентровых исследованиях сравнивали его эффективность с препаратами Exosurf, Survanta и Curosurf. Люцинактант ни в чем не уступал этим препаратам.
Натуральные модифицированные сурфактанты различаются по своему составу, концентрации фосфолипидов, протеинов, вязкости и объему назначения.
Наиболее изучены 3 натуральных сурфактанта - берактант (Survanta), кальфактант (Infasurf) и порактант альфа (Curosurf); последний из них содержит наибольшее количество фосфолипидов в наименьшем объеме. Метаанализ 5 исследований сравнения порактанта альфа с берактантом показал снижение смертности при лечении порактантом альфа. Большое ретроспективное исследование в США изучало исходы лечения тремя препаратами сурфактанта (берактант, кальфактант, порактант альфа) в 322 отделениях реанимации и интенсивной терапии (51 282 недоношенных новорожденных) с 2005-го по 2010 г. Не было отмечено разницы в частоте СУВ, БЛД и/или смертности. Авторы считают, что препараты имеют одинаковую клиническую эффективность.
В настоящее время в РФ представлены 3 импортных препарата сурфактанта: Curosurf, Alveofact и Survanta. Эффективность Curosurf и Alveofact сравнивалась в 2 клинических исследованиях, в которых не было выявлено разницы в исходах. Следует отметить, что концентрация фосфолипидов в 1 мл вещества в Curosurf в 2 раза больше, чем в Alveofact.
Существуют отечественные препараты сурфактанта, но эффективность их автору неизвестна.
Техника введения
Сурфактант обычно применяется болюсно, через тонкий катетер, введенный в ЭТТ. Дозу, если ее считают большой, иногда вводят за 2 раза. После этого больного присоединяют к дыхательному контуру ИВЛ или помогают продвижению сурфактанта при помощи дыхания мешком.
Методика INSURE (INtubate-SURfactant-Extubate), заключающаяся в интубации, введении сурфактанта и быстрой экстубации на нСРАР, показала снижение частоты БЛД. Следует отметить, что стабильного ребенка на нСРАР не следует специально интубировать для введения сурфактанта, в том числе и для INSURE.
Описано применение сурфактанта через тонкий зонд во время спонтанного дыхания на нСРАР. Методика кажется многообещающей, и интерес к ней растет. В исследованиях отмечалось снижение необходимости в ИВЛ и частоты БЛД.
Аэрозольное введение сурфактанта пока не рекомендовано, хотя и продолжает исследоваться.
Противопоказания
Относительными противопоказаниями для введения сурфактанта считают:
- врожденные аномалии, несовместимые с жизнью;
- ВДГ;
- гемодинамическую нестабильность;
- активное легочное кровотечение.
Мониторинг (до, во время и после введения)
- FiO2>2, параметры ИВЛ;
- экскурсии грудной клетки, ДО, аускультативная картина;
- SpO2, ЧСС, АД;
- рентгенография органов грудной клетки;
- КОС.
Осложнения
Большинство осложнений применения сурфактанта носят транзиторный характер и редко надолго дестабилизируют состояние больного. Они связаны в основном с самой манипуляцией: введение жидкости в трахею, поворот головы, шеи могут привести к брадикардии, цианозу, повышению или снижению АД, рефлюксу сурфактанта в ЭТТ.
Самое тяжелое осложнение после введения сурфактанта - легочное кровотечение, которое отмечается у 1-5% детей.
Лечение сурфактантом
Синтез достаточного количества сурфактанта в эпителиальных клетках легких начинается с 34-й нед беременности. Сурфактант снижает поверхностное натяжение альвеол, отвечает за их стабильность и препятствует спаданию альвеол во время выдоха. Чем меньше срок беременности, тем вероятнее дефицит сурфактанта и связанного с этим респираторного дистресс-синдрома новорожденных. Эндогенный дефицит сурфактанта можно компенсировать заместительной терапией сурфактантом.
Показания к назначению сурфактанта:
- рентгенологически подтвержденный респираторный дистресс-синдром новорожденных;
- крайняя незрелость недоношенного новорожденного;
- инспираторная концентрация кислорода >0,4—0,6.
Подготовка:
- рентгенография грудной клетки;
- пульсоксиметрия;
- ЭКГ;
- инвазивное измерение АД;
- анализ газового состава артериальной крови.
Материал:
- стерильный желудочный зонд или пупочный катетер;
- стерильные перчатки;
- мерная лента для определения длины введения;
- шприц, игла.
Проведение
Этапы терапии сурфактантом
Эндотрахеальная аспирация.
Укладывание: голова в среднем положении или в положении на боку.
Сурфактант согреть до комнатной температуры, не встряхивать. Ассистировать при инстилляции: сжимать интубационную трубку между большим и указательным пальцами для предотвращения переполнения.
Записать номер партии препарата.
Наблюдение за больным
Экскурсии грудной клетки, цианоз: ЭКГ, АД, насыщение гемоглобина О2.
Задачи врача:
- точно соблюдать дозы;
- измерить длину трубки, отметить ее на катетере для инстилляции;
- набрать препарат в стерильных условиях;
- повысить давление ИВЛ.
Введение: желудочный зонд ввести в трубку, во время инстилляции сурфактанта трубка сдавливается ассистентом, повторно ввести воздух для полного опорожнения катетера, подключить аппарат ИВЛ.
Альтернативные формы применения
Введение сурфактанта через переходник интубационной трубки с боковым портом, отсоединение аппарата не требуется.
Осложнения:
- обструкция дыхательных путей, падение АД;
- после введения сурфактанта возникновение острой обструкции дыхательных путей с повышением рCO2 можно компенсировать кратковременным повышением давления в дыхательных путях.
По возможности, не проводить эндотрахеальную аспирацию в течение, по меньшей мере, 6 ч после введения сурфактанта.
