Взаимодействие структур сустава в условиях нормы и патологии
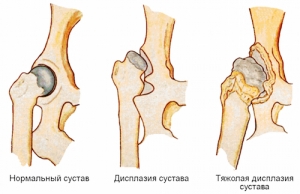
Взаимодействие структур сустава в условиях нормы и патологии.
Взаимодействие структур сустава в процессе формирования и функционирования
Одним из перспективных подходов к оценке состояния сустава в норме и патологии является изучение взаимодействия компонентов внутренней синовиальной среды суставов и субхондральной кости. Эти компоненты происходят из общей эмбриональной закладки — скелетной мезенхимы, но в процессе клеточной дифференцировки обособляются и приобретают различные биохимические, морфологические и функциональные характеристики.
Обладая высокой специфичностью, компоненты внутренней среды сустава находятся в постоянном взаимодействии, которое проявляется в объединении различных потенций, без чего невозможно существование сустава как целостной системы.
Характеризуя компоненты внутренней синовиальной среды сустава в целом, можно отметить как сходство в их структуре и потенциях, связанное с общим источником развития, так и различия, обусловленные характером специфических клеточных дифференцировок. Это проявляется как в сохранении каждой структурой своих, часто альтернативных по отношению к другой структуре, особенностей, так и в их функциональном противостоянии. В связи с этим в местах прямого контакта СО, СЖ, суставного хряща и субхондральной кости выработаны защитные механизмы, сохраняющие особенности каждой структуры, но обеспечивающие гомеостаз сустава в целом.
Функциональное взаимодействие компонентов, составляющих синовиальную (внутреннюю) среду сустава
Взаимодействие синовиальной оболочки и суставного хряща
Специфика взаимодействия СО и суставного хряща выражается в фенотипической неоднородности клеток покровного слоя СО в различных участках сустава; фенотипической лабильности хондроцитов, в возможности замещения хряща в случае нарушения его целости путем пролиферации соединительной ткани СО и остеогенных клеток костного мозга сочленяющихся в суставе костей.
Фенотипическая неоднородность клеток покровного слоя СО отчетливо выражена, особенно в так называемых переходных пограничных зонах, где СО, истончаясь, ложится на сочленяющиеся поверхности костей или сухожилия, т.е. непосредственно граничит с хрящом. Для этих участков наряду с синовиоцитами характерны округлые клетки в капсулах. В основном веществе выявляется γ-метахромазия, свидетельствующая о присутствии сульфатированных гликозаминогликанов. Контакты СО и суставного хряща в зрелом нормальном суставе настолько тесны, что отдельными исследователями предлагалось определять внутреннюю выстилку суставной полости как единую «хондросиновиальную» мембрану. В настоящее время уже нет оснований для такого заключения. На уровне СМ с заполнением сосудов контрастными массами граница хряща и оболочки четко выявляется по расположению кровеносных капилляров, которые в зрелом суставном хряще отсутствуют. Матрикс СО и хряща различен по типам коллагенов. Коллаген II типа, так же как и агрегаты агрекана, — специфическая особенность суставного хряща. Матрикс СО содержит коллагены I и III типов. Архитектоника матрикса СО и суставного хряща также специфична. Граница между ними — это своеобразный барьер, по обе стороны которого находятся ткани со своим уровнем и спецификой метаболизма, а также биомеханическими возможностями.
Фенотипическая лабильность хондроцитов, а именно их способность при определенных обстоятельствах возвращаться к фенотипу клеток фибробластического ряда, в частности, продуцировать коллаген I, а не II типа, описывалась многими исследователями. По нашим данным, в опытах на куриных эмбрионах относительно поздних сроков инкубации (11—13-е сутки) в условиях экспериментальной инсулиновой хондродисплазии (ахондроплазии) сохранялась высокая фенотипическая лабильность хондроцитов. Потеря способности хондроцитов к специфической секреции была ярко выражена. В то же время хондроциты спонтанно, без вмешательства извне, были способны возвращаться к генетически запрограммированному синтезу коллагена II типа и агрекана, в результате чего шло восстановление (реверсия) хрящевой ткани в эпифизах и метафизах зачатка длинных трубчатых костей конечностей.
Особенности взаимодействия, обусловленные специфичностью дифференцировок суставного хряща и СО, выражаются в следующем. Синовиоциты СО продуцируют медиаторы (цитокины/ факторы роста), усиливающие катаболические процессы, что ведет даже в условиях возрастной нормы (у пожилых и старых людей) к деградации и истончению хряща. Суставной хрящ в норме обладает защитными возможностями в отношении агрессии СО, ее сосудов и клеток, так как хондроциты способны продуцировать белковые антиинвазионные факторы. Характерно, что хондроциты поврежденного хряща сами становятся источниками антигенов, провоцирующих агрессию СО по отношению к нему. Макрофагальные компоненты СО и СЖ постоянно взаимодействуют с поверхностью суставного хряща. Макрофаги активно разрушают поврежденный хрящ. Одним из доказательств этого является специфика клеточного состава СЖ при OA. Высокое процентное содержание макрофагов при относительно низком цитозе является характерной особенностью количественного распределения клеток в суставном выпоте при синовитах, сопутствующих OA.
Взаимодействие синовиальной оболочки и синовиальной жидкости
Физиологически аспект транссиновиального обмена изучается с использованием современных методик. Перфузию жидкости через СО коленного сустава человека количественно (в мл/мин) изучали R.A. Simkin et al. двумя различными методами. Первый метод заключается в том, что подсчет радиоактивности проводился в серии проб содержимого полости сустава после введения туда раствора, меченного тритием. Во втором методе радиоактивность определялась наружно после введения в полость коленного сустава свободного радиоактивного йода. Полученные результаты оказались сопоставимыми. По мнению указанных авторов, для физиологических исследований более приемлемым является метод с использованием свободного радиоактивного йода.
Согласно литературным данным, метод лазерной доплеровской флюорометрии, внедряемый в последние годы, не подходит для количественной оценки перфузии жидкости через СО. Вместе с тем этот метод может быть использован при решении других задач, связанных с изучением структур сустава.
Взаимодействие клеток СЖ и СО в норме практически не изучено. В условиях патологии, особенно при РА, оно определяется взаимодействием иммунокомпетентных клеток СО и СЖ при формировании иммунологического компонента воспаления.
Взаимодействие СЖ и СО обусловлено также тем, что СО — ее сосуды и синовиоциты — являются продуцентами СЖ. Состояние СО в норме обеспечивает интенсивный внутрисиновиальный обмен. Напомним: основное вещество матрикса СО непосредственно сообщается с содержимым полости, что облегчает обменные процессы между ними.
Другой аспект взаимодействия СО и СЖ связан с тесным контактом клеток синовии с поверхностью СО. В условиях воспаления иммунокомпетентные клетки синовии вместе с макрофагальными синовиоцитами образуют конгломераты, позволяющие как тканям СО, так и тканям хряща участвовать в организации иммунного ответа.
Взаимодействие суставного хряща и субхондральной кости
Как известно, после завершения процесса энхондрального окостенения костный компонент контакта суставной хрящ—субхондральная кость у высших позвоночных представлен зрелой костью преимущественно остеонной структуры, а хрящевой компонент — кальцифицированным хрящом.
Субхондральная кость по отношению к суставному хрящу несет две основные функциональные нагрузки: механическую (субстративную) и трофическую, обеспечивая питание хряща со стороны его глубокой (базальной) зоны.
Линия оссеохондрального соединения в различных участках контакта весьма неоднородна и имеет истонченные участки. Именно здесь сосуды кости непосредственно соседствуют с кальцифицированным хрящом и местами проникают в него вплоть до границы с некальцифицированным хрящом. Диффузия веществ из крови и дальнейшее распространение их в некальцифицированном хряще по внесосудистым путям микроциркуляции обеспечивают трофическую функцию субхондральной кости по отношению к суставному хрящу. Внедрение петель кровеносных капилляров в некальцифицированный хрящ квалифицируется как патологический процесс.
В пограничной области хрящ всегда минерализован — кальцифицирован. Некальцифицированный хрящ в норме никогда не соприкасается с субхондральной костью. Более того, хорошо известно, что некальцифицированный хрящ имеет специфическую зону на границе с кальцифицированным. Это базальная, пограничная зона (tidemark), которая представляет собой фронт минерализации, т.е. зону, регулирующую распространение процесса кальцификации в суставном хряще, а следовательно, и процесс проникновения к хрящу кровеносных капилляров и соединительной ткани.
Хондроциты некальцифицированного хряща в норме обладают антиинвазионными свойствами, которые обусловлены наличием антиинвазивных факторов белковой природы. По данным Л.P. Гонгадзе, продуцентами таких факторов являются гипертрофированные клетки базальной зоны хряща.
Как и в случае контакта между суставным хрящом и СО, контакт суставного хряща и субхондральной кости характеризуется регулируемым единством противоположных процессов. Внедрение в хрящ сосудов со стороны кости сопровождается кальцификацией и гибелью части хряща. Нормальное сосуществование суставного хряща и субхондральной кости обеспечивается равновесием этих процессов. Суставной хрящ по отношению к субхондральной кости выполняет задачу защиты кости от механических воздействий при локомоциях, в первую очередь, от давления при контакте и сопутствующих ему процессов изнашивания кости в зоне контакта.
Биомеханическая функция хряща выражается в снижении силы контактного давления путем равномерного распределения его по поверхности кости. Морфологически этому соответствуют следующие особенности: площадь поверхности суставных хрящей в диартрозах в 1,5 раза превышает площадь поверхности покрываемых ими костей; поверхностный слой суставного хряща имеет тангенциальное расположение пучков коллагеновых волокон; противостоящие в суставе хрящевые поверхности всегда конгруэнтны по отношению друг к другу. Хрящ обладает обратимой деформацией: агрегаты агрекана способны не только удерживать интерстициальную воду, но и частично отдавать ее, в процессе локомоторного акта, изменяя толщину и упругость суставного хряща на поверхности сочленяющих костей.
Смазочный механизм сустава как результат взаимодействия синовиальной жидкости и суставного хряща
Взаимодействие синовии и суставного хряща наиболее органоспецифично для сустава. Функция сустава — обеспечение подвижного сочленения костей — подразумевает наличие смазки между сочленяющимися и подвижными по отношению друг к другу сегментами костного скелета. Как в любой другой аналогичной механической системе, отсутствие смазки в суставе (такие условия воспроизводились в эксперименте) приводит к быстрому изнашиванию (деструкции) сочленяемых частей вследствие сил трения, возникающих в суставе при движении. Совершенно очевидно, что роль смазочной субстанции в суставе принадлежит СЖ, тем более что по физическим свойствам она обладает сходством со смазочными материалами, употребляемыми в технике. В общем виде это утверждение абсолютно справедливо: синовия действительно служит смазкой для сустава. Однако вопрос о конкретных факторах, обусловливающих высокую эффективность такой смазки, благодаря которой подвижность суставов, если ее не нарушают патологические процессы, сохраняется на протяжении всей жизни, оказался очень сложным.
Известно, что во всех случаях, когда соприкасающиеся биологические ткани скользят относительно друг друга (например, в плевральной, перикардиальной и перитонеальной полостях), подвижность обеспечивается одним и тем же смазочным механизмом. В технике этот механизм рассматривается как пограничная смазка. Он состоит в покрытии соприкасающихся при движении поверхностей тончайшим слоем поверхностно-активных фосфолипидов (surface-active phospholipids — SAPL). Этот общий механизм соответствует гидрофобности (несмачиваемости) поверхностей во всех этих случаях.
На протяжении многих лет синовиальные суставы рассматривались как исключение из этой закономерности, и главная роль в смазочной функции синовии приписывалась гиалуронану как основному компоненту синовии, обусловливающему ее физические свойства. По этой концепции смазка в суставах является не пограничной, а гидродинамической, осуществляемой всем слоем жидкости, расположенной между соприкасающимися поверхностями. Однако более детальный анализ показал, что гидродинамическая смазка, основанная на применении водных растворов и используемая в технике для уменьшения трения при высоких скоростях движения, невозможна в суставах, особенно в крупных суставах нижних конечностей, вследствие большой статической нагрузки. Максимальная нагрузка, не разрушающая супрамолекулярную организацию растворов гиалуронана, не превышает 0,4 кг/см2, тогда как нагрузка на коленный сустав человека в вертикальном положении составляет 3 кг/см2.
Установлено, что ферментативная деполимеризация гиалуронана синовии никак не влияет на ее смазочные свойства, а при разделении синовии центрифугированием на гиалуронановую и белковую фракции оказалось, что гиалуронановая фракция вообще лишена смазочной активности, которая сосредоточена в белковой фракции. Из нее был выделен обладающий смазочными свойствами гликопротеин с мол. м. 227,5 кДа, названный лубрицином (от лат. lubrico — делать скользким).
Последующие исследования показали, что не менее 11 % массы молекулы лубрицина составляют липиды типа SAPL. Таким образом, лубрицин является липогликопротеином, и его смазочная активность принадлежит его SAPL-kom-поненту. По отношению к нерастворимому в воде (и в синовии) SAPL лубрицин исполняет роль носителя и, кроме того, повышает его смазочную эффективность. Первичная структура лубрицина гомологична первичной структуре SZP, протеогликана поверхностной зоны суставных хрящей; различия касаются только углеводных компонентов их макромолекул, поэтому предлагают объединить лубрицин и SZP в новый класс белков — трибонектины (от греч. tribo — тереть).
SAPL продуцируется синовиоцитами В, которые сохраняют эту функцию на протяжении многих лет после тотального эндопротезирования суставов. SAPL обнаруживается на всех несущих поверхностях искусственных суставов, независимо от природы использованных в них материалов. Этот факт служит важным подтверждением смазочной роли SAPL в двигательной функции суставов. Смазочная роль SALP не зависит от статической нагрузки, которой подвергается сустав.
Таким образом, механизм предотвращения трения в суставах не является исключением, а подчинен закономерности, общей для всех случаев движения соприкасающихся биологических тканей. Он представляет собой пограничную смазку в виде пленки из поверхностно-активных фосфол ипидов.
В этой связи следует отметить, что возможная роль липидов в синовии в качестве смазочного материала предполагалась еще до открытия SALP. Это предположение основывалось на данных трибологии, согласно которым наименьшие затраты энергии на преодоление трения в технических узлах обеспечивает жидкокристаллическое состояние смазки (мезоморфная смазка), что реализуется на практике посредством внесения в смазочные средства жидкокристаллических добавок. К жидким кристаллам относятся, например, эфиры холестерина. В СЖ человека холестерин присутствует в концентрации 2,8 + 0,4 ммоль/л, а поляризационно-микроскопические исследования позволили обнаружить светящиеся агрегаты, сходные со сферокристаллитами эфиров холестерина. Мезоморфные эфиры холестерина при нанесении на поверхность имеют вид длинных осей вдоль бороздок микрорельефа, а коллагеновые волокна на поверхностях сопряжения суставных хрящей располагаются преимущественно вдоль направления движений в суставе. И.Р. Воронович предполагает, что жидкие кристаллы холестериновых эфиров, заполняя бороздки хрящевых поверхностей, могут значительно снижать трение в суставе.
Все сказанное о роли липидов, в частности SAPL, не означает отрицания участия гиалуронана в смазочной функции синовии. Трехмерная сеть, образуемая гиалуронаном в синовии, рассматривается как эффективный носитель лубрицина и, следовательно, SAPL. Кроме того, высокомолекулярный гиалуронан предохраняет SAPL от деградации фосфолипазой А(2), содержащейся в синовии.
По некоторым данным, в тех зонах сустава, где просвет между хрящевыми поверхностями особенно узок и соответственно компрессия особенно выражена, гиалуронан синовии может приобретать жидкокристаллическую структуру, что улучшает смазочные свойства синовии.
В последние десятилетия в клинической практике получило распространение внутрисуставное введение растворов высокомолекулярного гиалуронана как лечебное мероприятие при различных патологических процессах. Значение этого метода лечения, обозначаемого термином восполнение вязкости (viscosupplementation), не сводится только к восстановлению смазочной активности синовии. Введение гиалуронана в сустав способствует амортизации оказываемых на сустав нагрузок, восстанавливает внутрисуставную динамику СЖ и низкомолекулярных метаболитов, а также регулирующее влияние синовии на функцию синовиоцитов и хондроцитов.
В снижении внутрисуставного трения наряду со смазочной активностью СЖ чрезвычайно важная роль принадлежит биомеханическим свойствам суставных хрящей. Речь идет о вязкоупругих свойствах хряща как композита, в котором взаимодействуют коллагеновые волокна и агрегаты агрекана, регулируя обмен жидкости между синовией и тканью. Способность к вязкоупругому деформированию и неравномерность распределения тканевой жидкости обеспечивают такое динамическое перераспределение нагрузок в хряще, благодаря которому его поверхность оказывается почти идеально приспособленной к оптимизации движений в суставе. За счет сочетания оптимизированных свойств суставных поверхностей и высокой эффективности синовиальной смазки коэффициент трения в суставах здорового человека намного ниже того, что удается достичь в самых лучших технических механизмах (устройствах).
Зоны контактов различных компонентов внутренней среды сустава — участки наименьшей резистенции к действию патогенных факторов
Представления о взаимодействии компонентов суставов нашли свое отражение в ряде наших публикаций. Общность начальных источников развития обусловливает совпадение, объединение возможностей и тенденции этих отдельных компонентов. Отсюда морфологическое сходство структуры пограничных зон суставного хряща и СО, фенотипическая лабильность хондроцитов, способность СО к замещению хряща в условиях нарушения его целостности и последующей репарации. Однако, как уже упоминалось выше, отдельные компоненты сустава проходят в своем развитии специфические дифференцировки, поэтому обладают различными возможностями и тенденциями. В суставе как целостной системе эти различные возможности сосуществуют, становятся комплиментарными. Так, химическим медиаторам синовиоцитов СО противостоят белки, выделяемые хондроцитами. В норме СО никогда «не наступает» на хрящ. Однако повреждение хряща и возрастные изменения в нем нарушают это равновесие, в результате чего сосуды субхондральной кости активно проникают в хрящ. При этом страдает глубокая (базальная) зона хряща и некальцифицированный хрящ постепенно истончается и даже полностью исчезает. Известно, что клетки поврежденного хряща сами выделяют факторы, провоцирующие пролиферацию клеток СО и тем самым образование паннуса.
В пределах суставной полости можно выделить участки (зоны), для которых характерна пониженная устойчивость к действию патогенных факторов. Во-первых, к таким участкам относятся уже упоминавшиеся переходные зоны между СО и суставным хрящом, где контакт матрикса СО и хряща осуществляется в условиях встречи структур, для которых характерно энергетически эффективное окислительное фосфорилирование структур с менее энергетически эффективным гликолизом. Кроме того, соседствующие клетки СО и хряща продуцируют коллагены различных типов (I и II), а основное вещество СО и хряща насыщено протеогликанами в различной степени. В этих зонах СО становится бессосудистой, а клетки хряща погружаются в основное вещество. Именно в этих зонах хондроциты и синовиоциты выделяют вещества, иммунологи-чески противостоящие друг другу. В итоге обеспечивается сохранение структуры и функции контактирующих тканей и гомеостатическое равновесие в суставе.
Совокупность альтернативных процессов снижает резистентность тканей этих зон сустава по отношению к патогенным агентам. В результате при ряде заболеваний суставов воспалительного и дистрофического характера патологический эффект особенно выражен именно в этих зонах.
Во-вторых, другой наиболее уязвимой зоной следует назвать тканевые компоненты на границе кости и хряща. Здесь присутствуют весьма сходные процессы, обусловленные сменой характера обмена клеток в контактирующих структурах. Эти участки, по мнению клиницистов, относятся к наиболее «беспокойным» зонам сустава.
Факторы и механизмы патогенеза суставных заболеваний
Среди многочисленных патогенетических факторов, вызывающих заболевания сустава, современная ревматология условно выделяет несколько основных групп: инфекционные, генетические, иммуногенетические, воспалительные, метаболические, нейроэндокринные, травматические и микротравматические. Морфологические изменения структуры сустава под воздействием этих факторов подробно излагаются во многих публикациях, посвященных патоморфологии заболеваний суставов, что хорошо известно патологам и клиницистам. Авторы сочли возможным избежать повторения этой информации в данной книге, взяв за основу существующее представление о возможном разделении всего многообразия форм суставных заболеваний на две большие группы: воспалительные заболевания суставов и дегенеративные заболевания суставов.
За последние десятилетия накоплен новый большой фактический материал по биохимической характеристике интимных механизмов, лежащих в основе нарушений в суставных структурах под воздействием патогенетических факторов. Обобщению этих данных авторы посвящают последующие разделы данной главы.
Биохимические и биомеханические аспекты суставной патологии
Воспалительные поражения суставов. Ревматоидный артрит
При всех отличиях между воспалительными поражениями суставов разной этиологии и различиях клинической картины соответствующих заболеваний все эти процессы подчиняются главной общей закономерности: воспаление представляет собой обязательное связующее звено между некрозом тканей, с одной стороны, и пролиферацией соединительной ткани — с другой. Без некроза, т.е. без гибели и последующего разрушения клеток, каким бы патогенным фактором некроз ни был вызван, воспаление не возникает и не развивается. В свою очередь, без воспаления не может включиться и пролиферативно-репаративная функция соединительной ткани, обеспечивающая функциональную и механическую защиту организма от последствий некроза.
Особенности течения воспалительного процесса при конкретных формах патологии и соответственно его биохимических проявлений определяются природой этиологического (повреждающего ткани) фактора. На первый взгляд, мало общего между изменениями тканей сустава при механической травме (внутрисуставной перелом, разрыв мениска и др.) и при подагре, когда к собственно механическому повреждению суставных хрящей и СО кристаллами уратов присоединяется токсическое действие последних. При артритах инфекционного происхождения (туберкулезном, гонококковом, септическом) решающая роль принадлежит биологической активности микроорганизмов, вызывающих поражение суставов. Наконец, при РА, в основе патогенеза артрита лежат аутоиммунные механизмы. В то же время во всех этих случаях имеются обязательные компоненты воспаления — воспалительная экссудация и последующее формирование «воспалительной» (грануляционно-фиброзной) ткани с исходом в фиброз.
Наиболее отчетливо («в чистом виде») эти компоненты (симптомы) воспаления наблюдаются при острых асептических воспалительных процессах, вызываемых закрытым травматическим повреждением сустава или оперативным вмешательством на нем. При таком реактивном воспалении резко увеличивается объем СЖ вследствие нарушения гистогематической проницаемости. Одновременно в синовии резко возрастает общая концентрация белка, что особенно заметно в первые дни после травмы, когда этот показатель составляет, в среднем, 53,6 ±0,5 г/л, более чем в 2 раза превышая нормальные величины. Нами наблюдались еще более высокие цифры, особенно при внутрисуставных переломах костей, когда СЖ фактически замещается излившейся в полость сустава кровью. Соответственно соотношение белковых фракций в СЖ приближается к таковому в сыворотке крови за счет уменьшения альбуминовой фракции и увеличения фракций глобулинов. В дальнейшем динамика соотношения белковых фракций определяется особенностями течения воспалительного процесса, развивающегося в качестве реакции на травму.
В это же время уменьшается вязкость синовии, что обусловлено значительным снижением концентрации гиалуронана. В первые дни после наиболее тяжелых травм — внутрисуставных переломов — она приближается к нулю, но и при всех других, не столь тяжелых повреждениях концентрация гиалуронана снижается более чем в 10 раз. Это снижение зависит не только от разбавления СЖ излившейся кровью или воспалительным экссудатом, но и от повышения активности гиалуронидаз (гиалуронат-4-гликангидролаз), ферментов, входящих в семейство лизосомальных гликозидаз. Активность гиалуронидаз еще некоторое время остается повышенной, хотя концентрация белков уже начинает нормализоваться; возможно, при этом имеет значение понижение содержания ингибиторов гиалуронидаз. Деструкция и деполимеризация гиалуронана приводят к изменениям вязкости и других реологических параметров синовии.
Наряду с повышением активности гиалуронидазы происходит выраженная активация и других катаболических ферментов — ли-зоцима, нейтральных и кислых (лизосомальных) протеиназ, проявлению катаболической активности которых способствует сдвиг рН СЖ в кислую сторону. Подобное изменение среды, как известно, вообще характерно для воспалительных очагов.
Схематически представленные закономерности изменений СЖ свойственны не только поражениям суставов, вызванных механической травмой, но и всем другим поражениям воспалительной природы. Общим для них, хотя и выраженным в различной степени, изменением является повышение концентрации в СЖ тех гликопротеинов, концентрация которых возрастает в сыворотке крови при любых деструктивно-воспалительных процессах (так называемые «гликопротеины острой фазы»).
Во-первых, это сложная фракция гликопротеинов, названная нами по аналогии с соответствующей фракцией в сыворотке крови (серомукоид) «синовиомукоидом». В ее состав входят компоненты, не осаждаемые трихлоруксусной кислотой и выпадающие в осадок под влиянием фосфорно-вольфрамовой кислоты. В норме концентрация этой фракции, определяемая по общей для всех ее компонентов аминокислоте — тирозину, составляет 15—25 мг/л, что значительно ниже, чем в сыворотке (25—45 мг/л). При воспалительных поражениях суставов концентрация тирозина синовиомукоида достигает 60—75 мг/л.
Во-вторых, это один из компонентов синовиомукоида — сиалогликопротеины, определяемые по содержащимся в них сиаловым кислотам, а также С-реактивный белок. Концентрация этих компонентов в синовии при воспалении существенно повышается.
Для всех воспалительных поражений суставов (артритов) характерно, как уже упоминалось, нарастание активности протеолитических ферментов в СЖ, результатом которого являются не только изменения самой синовии, но и изменения деструктивного характера в тканях, соприкасающихся с синовией, — в СО и суставных хрящах, где отмечается усиление катаболизма коллагенов. Главным источником протеаз синовии, в том числе протеаз, обладающих коллагенолитическим действием, служат клетки СО. Активность этих коллагеназ направлена главным образом на коллагены I и III типов, и от нее зависит деструкция СО, внутрисуставных связок и в тяжелых случаях капсул суставов — тканей, в которых преобладают эти коллагены. Вместе с тем некоторые из коллагеназ, активизирующиеся в синовии при РА и, по всей вероятности, при артритах другой этиологии, способны расщеплять и главный хрящевой коллаген — коллаген II типа. Иммуногистохимическими исследованиями при РА установлено накопление в суставных хрящах, особенно в поверхностном и глубоком слоях, продуктов распада именно этого коллагена. Деструкция хрящей влечет за собой нарушения функции суставов.
По отношению к другому специфическому для хрящевой ткани коллагену — коллагену IX типа — особенно агрессивен стромелизин - ММР-3. Экспрессия этого фермента синовиальными клетками усиливается именно при PA, патогенетической основой которого считают иммунную активацию синовиоцитов типа В. Повышенная активность металлопротеиназ (или исчезновения их ингибиторов) констатирована и при различных инфекционных артритах.
Деструкции подвергаются и неколлагеновые компоненты тканей, образующие сустав. При РА содержание протеогликанов, в основном агрекана, в суставных хрящах снижается в некоторых случаях более чем на 70 %. Наряду с этим при РА усиливается синтез малых протеогликанов.
Деструктивному влиянию катаболических ферментов при артритах различной этиологии, в том числе при РА, способствует повышение активности супероксидимутазы — фермента, продукты действия которого обладают выраженной токсичностью по отношению к тканям за счет образования свободных радикалов. Подобным же образом действует сдвиг рН синовии в кислую сторону; при септических артритах этому сдвигу способствует резкое повышение концентрации молочной кислоты.
Продукты разрушения суставных хрящей при артритах обнаруживаются в синовии — это относится к макромолекулам протеогликанов и их фрагментам, к фрагментам коллагеновых фибрилл, которые биохимически определяются по значительному повышению содержания в синовии гидроксипролина, а также к молекулам гликопротеинов. Однако биохимические изменения синовии, связанные с деструкцией хрящей при воспалительном артрите, не всегда являются прямым отражением этого процесса и соответственно не имеют непосредственного диагностического значения. В синовии у больных РА хондронектин содержится в более низкой концентрации, чем в плазме крови. Полагают, что источником хондронектина является плазма крови, а не ткани сустава, в пользу чего говорит и положительная корреляция концентрации хондронектина в синовии с концентрациями альбумина и фибриногена.
Следует также учитывать то обстоятельство, что продукты разрушения хрящей достаточно быстро элиминируются из СЖ. Например, полупериод пребывания в синовии фрагментов макромолекул агрекана составляет всего около 12 часов.
В то же время при воспалительных поражениях суставов, в частности при РА, в СЖ закономерно увеличивается содержание компонентов, характерных для пролиферативно-репаративной фазы всех видов воспалительных реакций. В частности, при ревматизме в синовии, значительно в большей степени, чем в плазме крови, возрастает концентрация фибронектинов и, что особенно важно, фрагментов их макромолекул. Этим фрагментам приписывается существенная роль в патогенезе артритов, а также и OA. Накапливающиеся фибронектины по структуре своей молекулы отличны от плазменных и, как показано в экспериментах in vitro, являются продуктом биосинтетической активности клеток СО.
При PA увеличивается также концентрация одного из медиаторов воспаления (цитокинов) — интерлейкина-ip, что может иметь дифференциально-диагностическое значение.
По данным S. Alsalameh et al., именно при РА значительно повышается концентрация гиалуронана в сыворотке крови (до 204 мкг/л). В то же время при OA, воспалительных процессах другой этиологии, а также у здоровых людей средняя концентрация гиалуронана равна 37—49 мкг/л. Это повышение, по мнению авторов, является следствием усиленной продукции гиалуронана активированными синовиоцитами типа В. Близкие цифры были получены A.R. Poole et al., которые рассматривают уровень гиалуронана в крови как показатель воспалительных поражений суставов. По данным L. Paimela et.al., повышение концентрации гиалуронана в сыворотке при РА появляется раньше рентгенологических симптомов, что позволяет прогнозировать деструкцию суставных хрящей.
При РА концентрация в крови одного из гликозаминогликановых компонентов агрекана — кератансульфата — несколько повышена, но в такой же примерно степени, как и при дегенеративных процессах (например, OA).
Дегенеративные поражения суставов. Остеоартроз
В патогенетическом аспекте OA, наблюдаемые чаще всего в крупных суставах, несущих статическую нагрузку (тазобедренном и коленном), являются следствием дисбаланса между прилагаемой к суставному хрящу нагрузкой и способностью хряща отвечать на эту нагрузку. Рано или поздно такое несоответствие приводит к разрушению и функциональной недостаточности хряща.
Принципиальное различие между артритами и OA заключается в том, что в развитии дегенеративных поражений при OA воспаление не играет ведущей роли. Это не значит, что воспалительные явления при этом полностью отсутствуют. Они возможны в качестве реакции на деструктивные изменения в суставе и могут накладывать свой отпечаток на биохимическую симптоматику процесса, но не они составляют патогенетическую основу OA, характеризуемую иногда как ускоренный «износ» суставных хрящей. Эта основа, по существующим представлениям, заключается в изменениях функций клеточных элементов тканей суставов, в первую очередь хондроцитов, но такие изменения не являются следствием воспаления. Усиленное механическое давление вызывает не опосредованные воспалением нарушения жизнедеятельности клеток, подвергающихся такой избыточной нагрузке отделов суставных хрящей. Мы предложили относить подобные процессы к механохимическим (точнее, механобиохимическим) поражениям соединительнотканных конструкций, имея в виду теснейшую взаимосвязь между биологической (метаболической) активностью клеток всех разновидностей соединительной ткани и биомеханическими условиями окружающей эти клетки среды.
Прямые доказательства влияния механического фактора на биосинтетическую активность хондроцитов получены в опытах in vitro с культивируемыми фрагментами хряща. Избыточная компрессия угнетает активность трансмембранных белков — транспортеров глюкозы, образующих семейства GLUT и SGLT. Для хондроцитов, которые обеспечиваются энергией за счет анаэробного гликолиза, уменьшение поступления глюкозы означает дефицит энергии. Снижается интрацеллюлярное содержание АТФ, что влечет за собой нарушение сульфатирования протеогликанов и другие метаболические нарушения.
Какая-то часть хондроцитов при OA вследствие этих нарушений погибает и разрушается, на что указывает появление опустевших лакун. На основании цитологических признаков ряд авторов утверждает, что этот процесс носит характер апоптоза — генетически запрограммированной гибели клеток. При OA хондроциты с признаками апоптоза составляют в среднем 21 % общего числа этих клеток, тогда как в норме эта цифра не превышает 5%. Несомненна роль апоптоза носящего избыточный характер при идиопатическом (первичном) OA. Гибельклеток, естественно, влечет за собой деградацию экстрацеллюлярного матрикса или способствует развитию этого процесса под влиянием других факторов, в первую очередь механического. Апоптоз хондроцитов чаще встречается в поверхностной и промежуточной (средней) зонах суставного хряща.
Отмирание хондроцитов — это более поздний феномен, и не он, а измененная метаболическая активность в сторону усиления катаболических процессов в клетках определяет закономерности начальной стадии OA. На ранней стадии OA, о которой сейчас идет речь, патогенетическую основу процесса составляют именно рассматриваемые ниже метаболические нарушения.
Подчеркнем еще раз уже многократно повторенное положение, согласно которому биомеханические свойства соединительной ткани полностью определяются свойствами ее экстрацеллюлярного матрикса. Из этого следует, что сущность патологии при артрозах состоит в прогрессирующей функциональной несостоятельности хрящевого матрикса.
Процесс развития дегенеративных изменений в суставе может быть разделен на три стадии:
- I стадия — это стадия протеолитической деградации экстрацеллюлярного хрящевого матрикса;
- 11 стадия — стадия дальнейшего разрушения матрикса, которое проявляется макроскопическими изменениями суставных хрящей — фибрилляцией и образованием эрозий, которые в тяжелых случаях могут проникать до субхондральной кости;
- III стадия — стадия присоединения воспалительных явлений, поражающих СО. Клетки СО продуцируют провоспалительные цитокины и в итоге увеличиваются количество и активность протеолитических ферментов, сопровождаемое разрушением суставного хряща и других структур.
Функциональная недостаточность хрящевого матрикса может быть связана с обоими главными в структурном и биомеханическом отношениях макромолекулярными его компонентами — коллагеновым фибриллярным каркасом, обеспечивающим прочность ткани на разрыв и ограничивающим в определенных пределах степень ее гидратации (накопление воды), и агрегатами протеогликанов, притягивающими и удерживающими воду благодаря полианионным свойствам сульфатированных гликозаминогликанов агрекана. Обмен в этих макромолекулярных компонентах в нормальных условиях происходит медленно: у протеогликанов — несколько быстрее, у коллагенов — очень медленно. При этом биосинтетическая активность хондроцитов зрелого хряща ограничена поддержанием метаболического равновесия и стабильности общей супрамолекулярной организации матрикса. Возникновение функциональной (биомеханической) недостаточности суставного хряща означает, что нарушено динамическое равновесие между катаболическими и анаболическими процессами в пользу катаболических и что хондроциты не могут справиться с этим нарушением.
До сих пор окончательно не решен вопрос о том, изменения какого из двух компонентов — агрегатов протеогликанов или коллагеновых белков — являются при OA первичными. Мы полагаем, что, вероятно, в первую очередь подвергаются преобразованиям протеогликаны, как более лабильный компонент.
При OA в хрящевой ткани и в контактирующей с суставными хрящами СЖ отмечены повышенные уровни активности многих протеолитических ферментов, в том числе ряда металлопротеаз (ММР) и агреканаз (ADAMTS). Экспрессия агреканаз особенно интенсивна на самом раннем этапе экспериментального OA. Напротив, понижается экспрессия ингибитора протеаз TIMP-3. Эти ферментативные механизмы объясняют усиленную деградацию протеогликанов, которая, к слову сказать, протекает неравномерно, в неодинаковом темпе и в неодинаковой степени затрагивает стержневой белок и связующие белки агрекана и гиалуронан.
В деградации протеогликанов участвуют также лизосомальные протеиназы. В матриксе хрящевой ткани при OA отмечено повышение активности двух протеолитических ферментов, относящихся к лизосомальным протеиназам, — катепсинов D и G. В СЖ при этом констатировано появление кальций-независимых цистеиновых протеиназ (кальпаинов) — катепсинов В и L.
Наиболее ранней и выразительной биохимической находкой при OA является потеря суставным хрящом агрекана. Такой результат количественных биохимических исследований ни в коей мере не противоречит обнаруживаемому с помощью гистохимических методов накоплению протеогликанов вокруг пролиферирующих хондроцитов, поскольку биохимический анализ характеризует изменения, развивающиеся во всей массе внеклеточного матрикса.
Наряду с уменьшением концентрации агрекана и некоторыми качественными изменениями его мономерных макромолекул уменьшаются количество и размеры агрегатов. Этот сдвиг объясняется несколькими факторами, в числе которых отмечается снижение концентрации гиалуронана, необходимого для образования агрегатов в хрящевой ткани. Концентрация гиалуронана в синовии при OA снижается в значительно меньшей степени, чем при воспалительных процессах. Стабильность агрекановых агрегатов понижается. Нарушения агрегации агрекана проявляются в значительной седиментационной полидисперсностью агрегатов.
Вторичными по отношению к деструкции протеогликанов являются нарушения коллагенов. Уменьшение содержания в матриксе протеогликанов и связанных с ними фиксированных электрических зарядов уже на ранней стадии заболевания приводит к снижению степени нормальной для хрящевой ткани гипергидратации и набухания и, следовательно, лишает коллагеновый каркас его внутренней опоры. Сопротивляемость ткани компрессии понижается, что сопровождается механическим повреждением коллагеновых волокон (речь при этом идет о характерных для хрящевой ткани больших гетеротипических коллагеновых волокнах, прочность на растяжение которым придает количественно преобладающий коллаген II типа).
Повреждению коллагеновых волокон способствует интенсификация экспрессии и секреции хондроцитами и клетками СО ряда ММР, в число которых входят ферменты, обладающие коллагенолитической активностью. Гомогенаты пораженных при OA хрящей способны расщеплять in vitro специфичный для хрящевой ткани минорный коллаген XI типа, а продуцируемый хондроцитами стромелизин (ММР-3) расщепляет практически все коллагены хряща - II, IX, X и XI типов.
Повышению общей протеолитической и специфической коллагенолитической активности в хрящевом матриксе способствуют цитокины и факторы роста, а также другие факторы, в том числе освобождающиеся при деструкции ткани фрагменты макромолекул. Имеют значение не только усиленная экспрессия этих регулирующих факторов, но и их взаимодействие с рецепторами клеточных мембран. Так, в хондроцитах увеличивается численность р55-рецепторов TNF-α, что делает хондроциты более чувствительными к действию этого фактора. Возникает также дефицит естественного антагониста рецептора IL-1, известного как IL-IRa. Под влиянием факторов роста активируются интегрины экспрессирующих коллагеназы клеток.
Действие интерлейкина IL-1, известного в качестве особенно активного стимулятора воспаления, привносит в патогенез OA воспалительный компонент, развитию которого способствуют также многие другие факторы.
Данные о роли трансмембранных рецепторов в активации деструктивных процессов при OA делают перспективным поиск терапевтических средств, направленных на блокирование этих рецепторов.
Роль цитокинов и их рецепторов в патогенезе OA неоднозначна. Ряд цитокинов (IL-4, IL-10, IL-13) обладает противовоспалительным действием. Они угнетают синтез IL-1 и TNF-α и увеличивают продукцию антагониста рецептора IL-1 IL-Rα. Эти особенности также следует учитывать при разработке методов лечения OA.
Общее количественное содержание коллагенов в ткани хряща на первых стадиях OA почти не изменяется, но за счет деструкции коллагеновых волокон ослабевает противодействие, которое коллагеновый каркас оказывает набуханию. Специальные измерения показали высокую корреляцию между степенью деструкции коллагеновых волокон и возрастанием набухания хряща. Несмотря на дефицит фиксированных электрических зарядов, накопление воды в матриксе не только восстанавливается до нормального уровня гипергидратации, но и превосходит его. Хрящ становится набухшим, мягким и влажным. Эти изменения экстра-целлюлярного матрикса суставного хряща особенно выражены в поверхностной зоне, в которой появляются продукты деструкции макромолекул коллагена II типа, и значительно снижается (после кратковременного повышения) экспрессия и содержание связанных с коллагенами малых протеогликанов — бигликана, декорина, фибромодулина. Эти же изменения затрагивают и непосредственное окружение хондроцитов (перицеллюлярный матрикс).
Деструкция внеклеточного матрикса на II стадии воспалительного процесса вызывает компенсаторные явления — пролиферацию хондроцитов и повышение их анаболической активности. Начинается экспрессия макромолекул, отсутствующих в нормальном суставном хряще — коллагенов типа I и III, увеличивается очень ограниченная в норме экспрессия фибронектинов и тенасцинов. Эти явления более выражены в поверхностной, особенно страдающей, зоне хрящей. В глубокой зоне хряща появляется коллаген X типа, что указывает на создание предпосылокдля возникновения кальцификации. При этом изменения активности хондроцитов оказываются не только количественными (увеличение экспрессии одних компонентов и уменьшение экспрессии других), но и качественными. Происходит своего рода новая дифференциация зрелых, уже завершивших нормальную дифференциацию хондроцитов. К качественным изменениям относится экспрессия таких макромолекул, которые отсутствуют в нормальном суставном хряще.
О частичном изменении фенотипа хондроцитов при OA свидетельствуют многочисленные данные. Так, в хрящах тазобедренных суставов больных OA обнаружен большой протеогликан версикан (известный также под названием PG-M), который синтезируется фибробластами, особенно фибробластами недифференцированной мезенхимы, но не нормальными хондроцитами. Еще одно частичное изменение фенотипа хондроцитов при OA заключается в понижении экспрессии интегринов. Степень этого понижения, меняющего взаимодействие хондроцитов и экстрацеллюлярного матрикса, увеличивается по мере прогрессирования патологического процесса.
Изменяется экспрессия хондроцитами также некоторых других трансмембранных рецепторов, например рецепторов интерлейкина IL-4; продукция этого интерлейкина активируется при механической стимуляции культивируемых хондроцитов. Соответственно модулируются внутриклеточный путь распространения сигналов и все дальнейшее поведение клетки. Тем не менее при OA отсутствуют серьезные модуляции фенотипа хондроцитов, подобные тем, которым подвергаются хондроциты в определенных условиях культивирования in vitro или в процессе эмбриональной дифференциации. Экспрессия специфических маркеров хондроцитарного фенотипа, таких как коллагены II и IX типов или олигомерный белок хрящевого матрикса, продолжается, причем сохраняются близкие к нормальным количественные соотношения между уровнями экспрессии этих компонентов.
Детальное изучение экспрессии генов хондроцитами с помощью технологии, использующей наборы кДНК, расширило представления о количественных и качественных метаболических особенностях хрящевых клеток при OA. Появились основания говорить о частичном изменении фенотипа. Из 1176 исследованных генов, содержавшихся в наборе, которым пользовались авторы, хондроциты экспрессировали более 400. Как и следовало ожидать, сниженной была экспрессия генов агрекана и коллагена II типа и повышенной — экспрессия генов нескольких металлопротеаз. Обнаружена также экспрессия гена коллагена III типа.
Компенсаторная активизация анаболических процессов оказывается, как правило, сравнительно непродолжительной, количественно недостаточной и не скоординированной, нарушается гомеостаз матрикса, и его деструкция продолжает прогрессировать. Она с самого начала сильнее всего выражена в поверхностной зоне хряща, тогда как пролиферативные явления и анаболическая активность какое-то время сохраняются в глубокой зоне, вслед за чем наступает массовая гибель хондроцитов.
Весьма существенные изменения развиваются при OA вгликопротеиновых компонентах матрикса хряща. Как показали исследования М. Richard, в хондроцитах хрящей сустава у человека при OA повышена активность ряда ферментов — гликозилтрансфераз, принимающих участие в синтезе гликопротеинов (маннозилтрансферазы, глюкозилтрансферазы, галактозилтрансферазы, сиалилтрансферазы и фукозилтрансферазы). Соответственно значительно возрастает содержание фибронектинов. Если в нормальном хряще тазобедренного сустава человека концентрация фибронектинов составляет в среднем 1,5 мкг/г влажной ткани, то в хряще больных, подвергающихся эндопротезированию по поводу OA, она достигает 15 мкг/г, т.е. речь идет о 10-кратном увеличении.
Другой гликопротеин, изменяющийся при OA, — это большой олигомерный белок хрящевого матрикса (СОМР) мол. м. около 500—5200 кДа. Происходит фрагментация этого гликопротеина, которая не ограничивается освобождением мономеров; появляются и более мелкие фрагменты, среди которых преобладает фрагмент мол. м. 65 кДа. Эти фрагменты обнаруживаются в СЖ и в сыворотке крови больных, чего не наблюдается при артритах.
Итак, с точки зрения биохимика, дегенерация хряща при артрозе представляет собой комплексный процесс, в котором сочетаются интенсифицированные в сопоставлении с нормой анаболические и катаболические реакции. По мере прогрессирования процесса выявляется все возрастающее значение вторых, вследствие чего становятся более выраженными деструкция и атрофия суставных хрящей. Качественные и количественные биохимические изменения внеклеточного матрикса — «механохимической конструкции» всех соединительнотканных структур, естественно, сопровождаются нарушениями биомеханических свойств хряща, тех свойств, которые обеспечивают его приспособленность к нагрузкам, возникающим в суставе при движениях. Эти нарушения в свою очередь способствуют еще большей деструкции.
Следует подчеркнуть, что при OA изменения на молекулярном уровне обнаруживаются гораздо раньше, чем изменения, выявляемые другими методами (артроскопия, рентгенография и патогистология). Это подтверждает механохимическую природу OA: взаимосвязанные биохимические и биомеханические явления определяют общую картину патологического процесса.
То обстоятельство, что дегенеративные поражения суставных хрящей значительно чаще возникают в пожилом возрасте, недостаточно для того, чтобы относить их к проявлениям старения и рассматривать как возрастной «износ». По данным биохимических исследований, процесс физиологического старения хряща и патологический процесс при OA значительно отличаются друг от друга, а ряд параметров (содержание воды, отношение хондроитин-4-сульфат/хондроитин-6-сульфат, концентрации кератансульфата и гиалуронана) даже изменяются в противоположном направлении.
У сохранившихся хондроцитов проявляется еще одно изменение фенотипического характера, уже отмеченное выше: они начинают подвергаться гипертрофии и экспрессировать коллаген Х типа. Оба эти связанные между собой явления, как известно, предшествуют кальцификации в процессе энхондрального окостенения. Таким образом, на этой стадии OA создаются условия для патологического эктопического костеобразования в области суставного хряща.
В ткани головки бедренной кости человека при этом найдено общее увеличение содержания углеводов и протеогликанов, а также повышение концентрации сиалогликопротеинов и протеогликанов, связанных с минеральным компонентом.
Эктопической оссификации способствуют костные морфогенетические белки (BMP), экспрессируемые как клетками подвергающейся деструкции субхондральной костной ткани, так и функционально измененными хондроцитами. У хондроцитов при OA установлено наличие экспрессии ВМР-2, отсутствующей у нормальных хондроцитов. Субхондральная костная пластинка, местами обнажающаяся вследствие разрушения хряща, становится шероховатой и бугристой, происходит развитие патологических костных разрастаний — остеофитов. Их формирование поддерживается ВМР-2. Интенсивная экспрессия мРНК этого белка найдена в хондроцитах, остеобластах и других клетках растущих остеофитов. В результате образования остеофитов к патогенному действию компрессии добавляется дополнительный фактор, способствующий механической травматизации тканей сустава. Эта дополнительная травматизация не может, как уже было отмечено, не сопровождаться развитием некоторых воспалительных явлений. Симптомы воспаления отмечены во многих биохимических исследованиях OA, хотя они никогда не бывают столь выраженными, как при артритах. Так, активность BMP в синовии при OA повышена в меньшей степени, чем при артритах.
Как один из симптомов воспаления можно рассматривать изменения капсулы тазобедренного сустава человека при далеко зашедшем (подлежащем оперативному лечению) деформирующем артрозе — накопление в ткани капсулы белков неколлагеновой природы на фоне явного, хотя и не столь значительного снижения концентрации коллагена.
Другим косвенным подтверждением присоединения воспалительных явлений к далеко зашедшему процессу OA служит небольшое повышение концентрации серомукоида в циркулирующей крови; как и при других воспалительных процессах, это повышение не имеет локального происхождения, а отражает общую реакцию на воспаление.
Наконец, о роли воспалительных явлений в патогенезе OA говорит определенный терапевтический эффект, достигаемый при применении нестероидных противовоспалительных фармакологических средств, о чем подробнее будет упомянуто ниже.
Биохимические изменения обычно в подвергаемых исследованию субстратах — крови, моче, СЖ — выражены при OA в значительно меньшей степени, чем при артритах. Эти изменения отражают преимущественно воспалительный, т.е. вторичный, компонент процесса и, следовательно, не носят специфического характера.
Результаты биохимических исследований по проблеме OA имеют непосредственное отношение к разработке методов лечения поражений суставов. Поскольку, как было подчеркнуто с самого начала, основные патологические явления сосредоточены в суставных хрящах, методы лечения должны быть направлены именно на хрящевую ткань, с тем чтобы добиться если не ее восстановления, то, по меньшей мере, задержки прогрессирования дегенеративной атрофии хрящей. Такой подход к лечению OA получил наименование «хондропротекция».
Интенсивный поиск хондропротекторных фармакологических средств проводился среди соединений противовоспалительного действия, применяемых для лечения артритов, в частности РА. Большинство этих средств как стероидной, так и нестероидной природы обладает угнетающим влиянием на анаболическую активность хондроцитов, вследствие чего их использование безусловно противопоказано при патологическом процессе, в основе которого лежит механобиохимическое нарушение жизнедеятельности хрящевых клеток. Тем не менее оказалось, что некоторые нестероидные антифлогистики в определенной дозировке способны проявлять по отношению к хондроцитам анаболизирующий эффект. В противоположность салициловой кислоте, аспирину, индометацину, фенилбутазону, ибупрофену, способствующим деградации хрящевого матрикса, тиапрофеновая кислота (сургам), трибенозид (гливенол), диклофенак натрия (волтарен) замедляют этот процесс, в некоторой степени предотвращая или тормозя угнетение биосинтетической активности хондроцитов. Остается неясным механизм такого действия. Возможно, дело в том, что эти соединения, будучи менее токсичными для хондроцитов, благоприятно влияют на общую динамику развития OA благодаря понижению интенсивности вторичных воспалительных явлений. Имеются сведения о способности рассматриваемых антифлогистиков угнетать продукцию стимулирующего воспаление интерлейкина-I (катаболина).
Экспрессия указанного про воспалительного цитокина активируется под влиянием одного из простагландинов группы Е, в особенности PGEr Синтез этого медиатора осуществляется в хондроцитах ферментом циклооксигеназой-2 (СОХ-2). Препараты группы NSAID — рофекоксиб, целекоксиб, SC-236 — способны избирательно ингибировать только СОХ-2; благодаря такой избирательности ограничивается продукция только этого простагландина, и таким путем понижается экспрессия интерлейкина-1.
Что касается гливенола, то этот препарат, улучшая кровоснабжение тканей сустава, способствует улучшению их питания, в том числе поступлению питательных веществ в жизнеспособные хондроциты.
Небольшое тормозящее действие на развитие экспериментального OA найдено у избранных гликокортикоидных (стероидных) антифлогистиков — параметазона и триамсинолона. Однако если речь идет о хондропротекции как о системе лечения OA, обычно имеется в виду применение группы полимерных сульфатированных углеводов, обладающих структурным сходством с гликозаминогликанами хрящевого матрикса. Практически таких препаратов известно три: пентозанполисульфат (SP54), гликозаминогликан полисульфат (артепарон) и глико-заминогликан-полипептидный комплекс (румалон). Многолетний опыт их клинического применения свидетельствует о терапевтическом эффекте при OA, в особенности при коксартрозе, но до настоящего времени нет точных сведений о механизме этого эффекта. Ясно лишь, что не может быть и речи об использовании экзогенных полимерных углеводов в качестве пластического материала для замещения подвергающегося атрофии матрикса суставных хрящей, несмотря на способность этих углеводов после внутримышечного введения проникать не только в СЖ, но и в ткань хрящей. Ведь внеклеточный матрикс — это продукт анаболической деятельности клеток, продукт строго скоординированных в пространстве и времени биохимических реакций. Очевидно, что отложение экзогенных биополимеров не может ни в коей мере явиться эквивалентом таких процессов. Из этого следует, что терапевтический эффект полимерных углеводов может быть объяснен только их влиянием на биохимические процессы, составляющие сущность OA.
Пентозанполисульфат — углевод растительного происхождения (препарат картрофен) применяется интраартикулярно в виде натриевой (NaPPS) или кальциевой (CaPPS) солей. Установлено, что сульфатированные производные пентозана проникают в ядра хондроцитов и связываются с промотерными белками, влияя таким путем на экспрессию генов металлопротеиназ. Разработаны и синтетические ингибиторы металлопротеиназ, задеживающие катаболизм протеогликанов суставных хрящей.
Артепарон, представляющий собой смесь экстрагированных из легких и трахеи белка и подвергнутых дополнительному сульфатированию гликозаминогликанов, также ингибирует большой ряд катаболических ферментов. Особо нужно отметить, что ингибирование сериновых протеиназ приводит к нарушению активации экспрессии провоспалительного интерлейкина-1. Артепарон ингибирует также синтез простагландина Е2, действие которого на хондроциты синергично действию интерлейкина-1. Как и пентозан-олисульфат, артепарон оказывает анаболизирующее действие на хондроциты in vitro.
Румалон по своей химической природе в наибольшей степени приближается к компонентам хрящевого матрикса — это ассоциативный комплекс гликозаминогликанов и пептидов, экстрагируемый из хрящей и костного мозга быка. Румалон стимулирует анаболическую активность хондроцитов и ускоряет репарацию поврежденных суставных хрящей в эксперименте; он смягчает угнетающее влияние дексаметазона на хондроциты. Предполагают прямое взаимодействие румалона, в первую очередь его пептидного компонента, с рецепторами клеточной мембраны хондроцитов. Полианионная структура румалона может также обеспечивать иммобилизацию цитокинов, участвующих в деструкции суставных хрящей.
Не очень интенсивным, но убедительно подтвержденным хондро-протекторным эффектом обладают применяемые перорально препараты хондроитинсульфатов и мономерного глюкозамина. Предполагают, что эти средства стимулируют биосинтетическую активность хондроцитов и, кроме того, способствуют нормализации реологических свойств синовии.
