Подагра: что это такое, лечение, симптомы, признаки, причины
Определение.
Что такое подагра
Подагра—-болезнь обмена веществ с выраженной тканевой локализацией (в синовиальных оболочках и хрящах суставов), изучавшаяся преимущественно с точки зрения нарушения пуриновой фракции белкового обмена.
Болезнь была хорошо известна уже античной медицине. Четкое описание подагры, в частности, острых суставных приступов, дал Сиденгем еще в конце XVII века. В настоящее время подагра встречается практически исключительно в атипической форме, без классических острых подагрических суставных приступов.
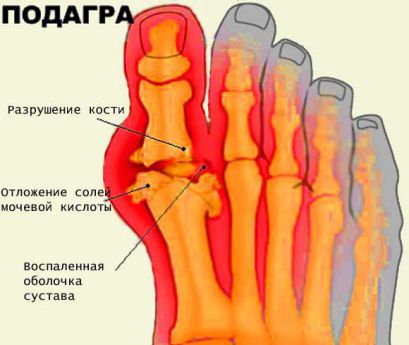
Подагра — заболевание, характеризующееся резким повышением уровня мочевой кислоты в крови (до 0,25— 0,50 ммоль/л), что обусловлено нарушением обмена азотистых оснований. В результате чего развиваются сначала острый, а затем хронический артрит, поражение почек. Развитие артрита происходит так: из-за нарушенного обмена веществ соли мочевой кислоты откладываются в виде кристаллов в суставах и околосуставной клетчатке. Поражение мочевыделительной системы происходит за счет образования камней, состоящих из мочевой кислоты и ее солей, в почках и мочевых путях, вследствие чего в дальнейшем развивается нефрит.
Термин «подагра» в переводе с греческого означает «капкан для ног», т. е. свидетельствует о поражении суставов и нарушении их подвижности.
Накопление мочевой кислоты в организме происходит в результате следующих процессов: снижения выделения почками мочевой кислоты, хотя ее содержание в крови не превышает нормы и/или увеличения образования мочевой кислоты в организме.
Предрасполагают к развитию подагры ожирение, повышенное содержание в крови определенных жиров, инсулина, бесконтрольное -употребление некоторых лекарственных препаратов, к примеру витамина В12. Провоцирующими подагру факторами являются употребление накануне алкогольных напитков и жирной мясной пищи, переохлаждение, длительная ходьба, наличие сопутствующих инфекционных заболеваний.
Подагра характеризуется нарушением пуринового обмена, гиперурикемией, а также в околосуставных и внутрисуставных структурах и рецидивирующими эпизодами артритов.
У женщин подагра возникает в постменопаузальном периоде.
Частота. Страдают до 5 % мужчин в возрасте старше 40 лет. Женщины болеют в период менопаузы. Соотношение мужчин и женщин составляет 20 : 1. Распространенность заболевания достигает 1—3% среди взрослого населения.
Классификация подагры
Различают по происхождению первичную и вторичную подагру.
Первичная подагра представляет собой наследственное заболевание, обусловленное наличием нескольких патологических генов. Но следует отметить, что в ее развитии большое значение имеют не только наследственные факторы, но и особенности питания: потребление продуктов, содержащих много белков, жиров, и алкоголя.
Вторичная подагра является результатом повышения уровня мочевой кислоты в крови при некоторых патологиях: эндокринных, сердечно-сосудистых, обменных заболеваниях, опухолях, патологиях почек. Кроме того, ее причинами могут быть незначительные травмы суставов, а также прием некоторых лекарственных препаратов, способствующих повышению уровня мочевой кислоты в крови. Травма сустава вызывает его отек, за счет чего происходит быстрое местное увеличение содержания мочевой кислоты.
В подагре выделяются следующие стадии заболевания.
- Первая — острый подагрический артрит, продолжается несколько лет.
- Вторая — межприступная подагра.
- Третья — хронический подагрический артрит. Четвертая — хроническая узловая подагра.
Причины подагры
Причиной подагры является гиперурикемия свыше 360 мкмоль/л, особенно длительная. Способствуют этому ожирение, артериальная гипертония, прием тиазидных диуретиков, алкоголя, продуктов, богатых пуринами (печень, почки), заболевания почек. Встречаются случаи врожденного повышения выработки уратов.
Подагра поражает, по классическим описаниям, главным образом мужчин в возрасте за 35—40 лет. Атипической подагрой заболевают, напротив, преимущественно женщины климактерического возраста. Старые врачи указывали на вероятную связь болезни с перееданием, особенно мяса, злоупотреблением вином. В отдельных случаях подагру ставили в связь с хроническим свинцовым отравлением. Подмочена была и связь течения подагры с влиянием нервных потрясений. Становится понятным, что при влиянии действующих в ряде поколений названных вредностей болезнь может встречаться у нескольких членов семьи, а при более глубоком изменении химизма тканей и нервной регуляции его—-принимать характер наследственного страданий.
Увеличение мочевой кислоты в крови скорее всего обусловлено как наследственными дефектами ее синтеза, сцепленными с Х-хромосомой (недостаточность фермента гипоксантин-гуанинфосфорибозил трансферазы) (болеют только мужчины), так и уменьшением выведения мочевой кислоты почками (болеют и мужчины, и женщины). Гиперурикемии вызывают продукты, содержащие большое количество пуринов: жирное мясо, мясные бульоны, печень, почки, анчоусы, сардины, сухое вино.
Вторичная подагра встречается при повышенном распаде клеток (гемолиз, использование цитостатиков), псориазе, саркаидозе, свинцовой интоксикации, почечной недостаточности, у алкоголиков.
Патологоанатомически наиболее характерны воспалительные очаги в синовиальных оболочках, сухожильных влагалищах, хрящах с отложением кристаллов мочекислого натрия и соединительнотканной реакцией. Располагаясь в околосуставной ткани, на мочке уха и т. д., эти очаги дают характерные узелки (tophi), облегчающие при-жизненное распознавание болезни, особенно если при самостоятельном вскрытии узелков наружу или путем биопсии можно доказать наличие в них мочекислых солей. Отложение мочекислых солей в почках в далеко зашедших случаях подагры, при развитии нефроангиосклероза, равно как атеросклеротические изменения коронарных сосудов или нередко констатируемое общее ожирение и т. д. относятся не столько к подагрическому нарушению обмена, сколько к гипертонической болезни, атеросклерозу с их последствиями и к другим болезням обмена, с которыми подагра часто сочетается по линии общего обменного нарушения.
Патогенез. Нарушение пуринового обмена, несомненно, представляет только наиболее очевидную сторону сложных патологических обменных сдвигов у больных подагрой, однако именно отложение мочекислых солей в суставах и нередко наблюдаемая перегрузка ими крови продолжают находиться в центре изучения патогенеза этой болезни. При подагрическом артрите имеют значение образование кристалов мочевой кислоты в полости сустава, хемотаксис, фагоцитоз кристаллов и экзоцитоз лизосомальных ферментов нейтрофилами.
Согласно современным воззрениям, наибольшее значение для развития симптомов подагры имеет нарушение тканевого обмена в участках, плохо снабжаемых кровью, при извращении общих нервных регуляций обмена. Известную, хотя не окончательно выясненную роль, очевидно, играет недостаточность печени, как, вероятно, и при других болезнях обмена, хотя связать это нарушение, например, с отсутствием в организме какого-либо специфического фермента не удается. Таким образом, подагру можно поставить в ряд с ожирением, при котором ведущее значение тоже имеют, невидимому, тканевые нарушения, наряду с нарушением регуляторных процессов. Классические острые суставные подагрические приступы в значительной степени носят характер гиперергического воспаления с ясными признаками поражения всей нервной системы в виде своеобразного криза.
Задержка мочевой кислоты в организме, в частности, повышенное содержание ее в крови отражает, повидимому, только одну из фаз болезни, особенно на высоте пароксизма и в поздний период. Содержание мочевой кислоты в крови может быть значительно и порой длительно повышено при хронической уремии, лейкемии, болезнях печени, однако подагрические пароксизмы при этом отсутствуют. Не нашла также подтверждения и теория первичной функциональной недостаточности почек в отношении выделения мочевой кислоты; почки поражаются при подагре только вторично вследствие развития гипертонической болезни и атеросклероза.
Синтез мочевой кислоты. В норме 90 % продуктов распада нуклеотидов (аденин, гуанин и гипоксантин) повторно используются для синтеза АМФ, ИМФ (инозинмонофосфат) и ГМФ при участии аденинфосфорибозилтрансферазы (АФРТ) и гипоксан-тингуанинфосфорибозилтрансферазы (ГГФРТ) соответственно. Причина развития подагры при гиперурикемии — низкая растворимость уратов (особенно мочевой кислоты), которая еще больше снижается на холоде и при низком рН (рКа уратов/мочевой кислоты = 5,4).
Гиперурикемия встречается приблизительно у 10 % населения в промышленно развитых западных странах: у 1 из 20 развивается подагра; у мужчин чаще, чем у женщин. У 90 % пациентов с этим заболеванием отмечается генетическая предрасположенность к первичной подагре. В редких случаях гиперурикемию вызывает частичная недостаточность ГГФРТ, при которой уменьшается количество повторно используемых метаболитов нуклеотидов.
Поскольку температура пальцев ниже, чем туловища, скопления кристаллов уратов (микротофусы) чаще образуются в дистальных суставах ног.
Приступ подагры возникает, когда кристаллы уратов (возможно, в результате травмы) внезапно высвобождаются из микротофусов и распознаются иммунной системой как чужеродные тела. Развивается асептическое воспаление (артриты), в область воспаления привлекаются нейтрофилы, которые фагоцитируют кристаллы уратов. Затем нейтрофилы распадаются, фагоцитированные кристаллы мочевой кислоты снова высвобождаются, поддерживая воспаление. Развивается сильная боль, отечность суставов, которые становятся темно-красными. В 70-90 % случаев первые приступы возникают в одном из проксимальных суставов пальцев ног.
Острая уратная нефропатия. При внезапном значительном повышении концентрации мочевой кислоты в плазме и первичной моче (как правило, при вторичной подагре, см. ниже), и/или концентрировании мочи (при уменьшении потребления жидкости), и/или низком рН мочи (например, при диете, богатой белками) в собирательных канальцах в осадок выпадает большое количество мочевой кислоты/уратов, закупоривая их просвет. Это может вызвать острую почечную недостаточность.
Повторные приступы при хронической подагре приводят к повреждению суставов рук, коленей и др. На фоне постоянной боли развивается выраженная деформация суставов, сопровождающаяся разрушением хрящей и атрофией костной ткани. Формируются очаги отложения кристаллов уратов (тофусы) вокруг суставов или по краю ушных раковин, а также в почках с развитием хронической подагрической нефропатии.
Так называемая вторичная гиперурикемия, или подагра, развивается, например, при лейкозе, лечении опухолей (высокий метаболизм нуклеотидов) или почечной недостаточности другой этиологии.
Происходит отложение кристаллов мононатрия урата в хряще и менее интенсивно — в сухожилиях, связках. В последующем кристаллы откладываются в почках, суставах, например, при травме хряща. Макрофаги фагоцитируют кристаллы, запуская воспалительную реакцию, которая также инициируется интерлейкинами, ФНО-α и др.. При воспалении в условиях кислой среды кристаллы выпадают в осадок и образуют конгломераты в виде тофусов и развития мочекаменной болезни.
Симптомы и признаки подагры
Клиническая картина заболевания обусловлена в основном поражением суставов в форме подагрического артрита острого течения, который затем переходит в хронический полиартрит. Поражение почек наиболее часто проявляется мочекаменной болезнью, реже — нефритом или гломерулонефритом, развивающимися при отложении кристаллов мочевой кислоты в их паренхиме. Кроме того, отмечается поражение периферических тканей за счет отложения в них солей мочевой кислоты, которые выявляются в виде специфических подагрических узелков, представляющих собой кристаллы мочевой кислоты, окруженные соединительной тканью.
Начало острого подагрического артрита внезапное, обусловлено накоплением в суставах и околосуставных тканях солей мочевой кислоты, которые, являясь чужеродным телом, вызывают ответную реакцию иммунной системы. Вокруг них скапливаются форменные элементы крови, развивается острое воспаление. Атака острого подагрического артрита обычно начинается в ночное время или в ранние утренние часы в виде поражения большого пальца стопы (98 %); реже поражаются другие суставы: коленные (менее 35 %), голеностопные (около 50 %), локтевые, запястья. Отмечается повышение температуры тела до 39 °С. При попытке опереться на пораженную конечность боли резко усиливаются. Пораженный сустав резко увеличивается в объеме, кожа над ним приобретает синюшную или багровую окраску, лоснится, возникает резкая боль при пальпации. После окончания приступа, который в среднем продолжается от 3 дней до 1 недели, функция сустава нормализуется, он приобретает нормальную форму. По мере прогрессирования заболевания продолжительность приступов увеличивается, а периоды между ними укорачиваются. При длительном течении заболевания появляются стойкая деформация сустава, ограничение движений в нем. При повторной атаке заболевания в процесс может вовлекаться все большее число суставов, происходит частичное разрушение сустава и костной ткани. При развитии хронического полиартрита появляются подвывихи суставов пальцев, контрактуры суставов (неподвижность), обнаруживается хруст в суставах при движении, слышимый на расстоянии, еще сильнее изменяется форма сустава за счет разрастаний суставных поверхностей костей. При далеко зашедшем заболевании пациенты теряют трудоспособность, могут передвигаться с большим трудом.
При поражении почек мочекаменной болезнью в клинической картине заболевания появляются приступы почечной колики, симптомы мочекаменной болезни. Возможно самостоятельное отхождение камней. Поражение почек также влечет за собой повышение артериального давления, в моче выявляются белок, кровь, большое количество солей мочевой кислоты. Необходимо отметить, что при поражении почек обратное всасывание веществ в почечных канальцах нарушается в большей степени по сравнению с фильтрацией в них. В редких случаях возможно развитие почечной недостаточности .
На периферических участках тела подагрические узлы наиболее часто появляются на ушных раковинах, локтевых и коленных суставах, реже — на пальцах ног и рук. В ряде случаев подагрические узлы могут самостоятельно вскрываться. В результате образуются свищи, из которых выделяются соли мочевой кислоты в виде желтоватой массы.
Специфическим рентгенологическим признаком заболевания является симптом «пробойника», обусловленный развитием костной эрозии около пораженного сустава.
Атаку острого подагрического артрита необходимо отличать от острого ревматического полиартрита. Для ревматического полиартрита характерными являются начало заболевания в раннем возрасте и поражение сердца. Ревматоидные узелки сначала появляются на суставах больших пальцев рук, а затем поражаются суставы пальцев стоп; при подагре — наоборот. Кроме того, ревматоидные узелки никогда не вскрываются.
Подагрические узлы необходимо отличать от тех, которые образуются при остеоартрозе. Первые имеют плотную консистенцию и локализуются на суставах I и V пальцев рук. Кроме того, остеоартроз наиболее часто поражает суставы позвоночника, тазобедренные и коленные суставы, которые крайне редко страдают при подагре.
Подагра наиболее часто выявляется у мужчин 30—50-летнего возраста и у женщин в постклимактерическом периоде.
При деформирующем остеоартрозе сустава большого пальца ног могут быть сходства с подагрическим узлом, но воспалительный процесс станет развиваться постепенно, боли будут менее выраженными, общее состояние не нарушено.
Острый подагрический приступ поражает чаще всего плюсне-фаланговый сустав большого пальца ноги, реже—другие суставы. Приступу предшествуют своего рода продромы, по которым больной узнает его приближение,—диспепсия, психическая подавленность и т. д. К приступу может привести злоупотребление спиртными напитками, перенапряжение. Приступ характеризуется внезапным началом, жестокой болью, припухлостью и краснотой пораженного сустава, что создает впечатление тяжелого воспалительного процесса; к тому же температура может быть значительно повышена, язык обложен, живот вздут, действие кишечника задержано, печень увеличена и болезненна. Приступ продолжается 3—4 дня и чаще локализуется в одном суставе.
Диагностика подагры
Проводят УЗИ почек для обнаружения конкрементов.
Дифференциальный диагноз. При подагре отмечают неодновременное поражением суставов в отличие от ревматоидного артрита, нехарактерна утренняя скованность.
Инфекционные артриты также могут давать острое начало, гиперемию сустава. Они начинаются после инфекции. При посеве синовиальной жидкости выявляют микроорганизмы.
Псевдоподагра обусловлена отложением пирофосфата кальция. При ней протекание артрита существенно схоже с подагрой, но обычно мягче, часто с поражением коленного сустава. Рентгенологически выявляют признаки хондрокальциноза. Кристаллы пирофосфата кальция характеризуются отсутствием или слабой двойной лучепреломляемостью при поляризационной микроскопии.
Хроническая подагра
После первых приступов местные изменения проходят почти бесследно; однако в дальнейшем наблюдаются постепенно нарастающие стойкие изменения—утолщение и ограничения подвижности в больном суставе. Мягкие ткани вокруг сустава остаются постоянно отечными, подагрические узлы увеличиваются, кожа над ними, истончаясь, может прорваться, причем через свищ начинают выделяться белые массы кристаллов мочекислых солей. Подагрические артриты могут привести к деформации в результате контрактур, подвывихов пальцев.
Атипическая подагра
Диагноз типичных случаев основывается на острых подагрических приступах, наличии подагрических узлов и свойственных подагре поражениях других органов. Рентгенологически в далеко зашедших случаях подагрические артриты характеризуются круглыми костными дефектами в эпифизах, рядом с суставной поверхностью, в результате замещения костной ткани уратами. Повышенное содержание мочевой кислоты в крови, гиперурикемия (свыше 4мг%), вопреки представлению, отнюдь не является постоянным признаком подагры. Кристаллы мочевой кислоты в осадке мочи говорят скорее против подагры, при которой выделение мочевой кислоты периодами бывает нарушено; в то же время выделение кристаллического осадка тесно связано с ухудшением условий растворения мочевой кислоты (уменьшение защитных коллоидов мочи), что характерно не для подагры, а для мочекислого диатеза. Впрочем, распространенное мнение, что по осадку мочи можно распознать подагру, неправильное по существу, не лишено некоторых оснований, если рассматривать мочекислый диатез и подагру с точки зрения 'близких нарушений обмена. На подагрический характер заболевания может указывать провоцирование суставного приступа богатой пуринами пищей (печенка, почки, мозги). Атипическая подагра встречается у полных женщин, нередко при наличии малых печеночных признаков (печеночные пятна —хлоазмы— на лице, отложение холестериновых узлов в коже век и т. д.), расширения вен на ногах, геморроя, мигреней, стенокардии, гипертонии, альбуминурии с выделением песка мочой и т. д. Суставы кистей и особенно стоп деформированы; имеются периартикулярные отложения, грубый хруст в коленных и голеностопных суставах, омозолелости, вызываемые ношением даже обычной обуви. Боли в пояснице, в мышцах, альбуминурия имеют нестойкий характер и улучшаются при активных движениях.
Прогноз в отношении жизни при подагре в значительной степени определяется прогрессирующими сердечно-сосудистыми поражениями: коронаросклерозом, гипертонией, нефроангиосклерозом. Сами по себе подагрические нарушения, как правило, не сокращают жизни. Однако изменения суставов могут значительно мешать передвижению и понижать трудоспособность больных.
Лечение подагры
Лечение заболевание комплексное. Основными его задачами являются: снятие острого приступа подагрического артрита, обязательная нормализация белкового обмена. При прогрессировании патологии проводится специфическое лечение хронического подагрического полиартрита.
Для купирования острого подагрического артрита применяют следующие препараты: мелоксикам, нимесулид. Очень хороший эффект оказывает колхицин в дозе 0,5 мг каждый час, но не более 6 мг препарата за 12 ч. При его назначении необходимо контролировать функции почек. Гормональное лечение (триамциналон в дозе 30—50 мг в сутки) назначают лишь в исключительных случаях при сильных болях внутрисуставно.
С целью нормализации белкового обмена практикуют диетическое питание с исключением продуктов, содержащих большое количество белка (мясо, рыба, бобовые), а также печени, крепкого кофе, жиров, алкогольных напитков. Питание также должно быть направлено на снижение избыточного веса. Пациентам рекомендуется обильный прием жидкости — не менее 2 л в сутки.
Почти у половины больных подагрой развивается артериальная гипертония. С целью нормализации артериального давления назначают диуретики и антигипертензивные препараты.
Для стабилизации белкового обмена применяют группы препаратов, способствующих выведению мочевой кислоты и пуринов из организма. Они назначаются только после снятия острого подагрического приступа.
Хорошим средством для выведения мочевой кислоты из организма является сульфинпиразон. Его начальная суточная доза составляет 100 мг, распределяемых на 2 приема. Постепенно доза может быть увеличена до 400 мг. Во время лечения этим средством рекомендуется обильный прием жидкости для уменьшения риска развития мочекаменной болезни. Препарат имеет противопоказания к применению: к ним относятся мочекаменная болезнь, повышенное образование солей мочевой кислоты, подагрическая нефропатия.
Одним из лучших средств, нормализующих белковый обмен в организме, является аллопуринол. Его начальная суточная доза составляет 100 мг, но затем может быть увеличена до 800 мг. В ходе лечения этим препаратом рекомендуют принимать нестероидные противовоспалительные средства. При длительном лечении аллопуринолом возможны нормализация функции почек и обратное развитие подагрических узлов.
Показаниями к специфическому лечению являются наличие подагрических узлов и симптом «пробойника».
Специфическое лечение складывается из назначения колхицина по 0,5—1,5 мг в сутки внутривенно, бензбромарона по 100—200 мг в сутки (усиливает выведение и тормозит образование мочевой кислоты), пробенецида по 0,25 г 2 раза в сутки, а также вышеуказанных препаратов.
При сформировавшемся хроническом подагрическом полиартрите основной целью лечения является восстановление пораженных суставов. Это достигается с помощью лечебной физкультуры, санаторно-курортного лечения, терапии грязями, применения лечебных ванн. При обострении заболевания используют вышеописанные препараты.
При остром приступе подагры показаны покой и охлаждающие компрессы. Для купирования воспаления применяют НПВП. Салицилаты противопоказаны из-за способности вызывать гиперурикемию. Назначение урикобтатических или урикозурических средств может привести к увеличению продолжительности приступа подагры и поэтому не рекомендуется.
В межприступном периоде показана диета с ограничением употребления алкогольных напитков, ливера, копченостей, консервов, мясных и рыбных блюд, щавеля, салата, шпината, бобовых, шоколада, кофе и крепкого чая. У тучных больных необходимо снизить общую калорийность пищи. Количество жира не должно превышать 1 г/кг. Мясо или рыбу (0,5-1 г/кг) употребляют не чаще одного раза в день. При отсутствии противопоказаний со стороны ночек целесообразно обильное щелочное питье. При вторичной подагре, повышенной экскреции мочевой кислоты или подагристическом поражении почек назначают урикостатические препараты длительно. В других случаях возможно использование урикозурических средств или их комбинации с урикостатическими, препаратами.
Эффективен колхицин при назначении в первые часы болезни.
При острых приступах подагры назначают также триамцинолон по 60 мг внутривенно или преднизолон внутрь по 30 мг/сут.
Лечение хронической тофусной подагры предусматривает отказ от алкоголя, особенно пива, соблюдение малокалорийной диеты. Рекомендуются щелочные минеральные воды.
Используют противовоспалительные препараты: НПВП, ГКС, колхицин, однако они не влияют на прогрессирование подагры.
Урикозурические препараты (сульфинпиразон, бензбромарон) назначают по более строгим показаниям ввиду противопоказаний в виде почечной недостаточности, нефролитиаза, их гепатотоксичности.
Больным с подагрой противопоказаны диуретики. Небольшим урикозурическим действием обладают антигипертензивный препарат лозартан и фенофибрат, используемый для лечения дислипидемии.
Профилактика подагры
Для профилактики рецидивов используют колхицин. Подобную терапию проводят кратковременно из-за возможности развития нейропатии или миопатии.
Профилактические мероприятия сводятся к систематической тренировке и достаточной постоянной физической нагрузке, физической культуре и спорту, к назначению рациональной пищи с исключением перекармливания, к укреплению нервной системы и т. д.
Для больных подагрой весьма существенное значение имеет диета с резким ограничением мясной пищи, мясных супов и особенно печенки, мозгов, почек; разрешается употреблять небольшое количество лишь вываренного мяса и рыбы (пурины большей частью переходят в отвар). Из овощей запрещаются содержащие пурины горох, фасоль, чечевица, редиска, щавель, шпинат. Таким образом, больные получают простую молочно-растительную пищу, много фруктов, жидкости, в том числе и щелочные минеральные воды.
Из лекарств широко применяют атофан (а—отрицание, tophus—подагрический узел), избирательно повышающий выделение почками мочевой кислоты. Атофан назначают циклами по 3—4 дня с перерывами на неделю; принятое лекарство запивают щелочной водой во избежание выпадения кристаллов мочевой кислоты в мочевых путях. Усиливая деятельность печени, атофан может оказывать резко токсическое действие и вызвать при передозировке даже смертельные некрозы печени, о чем следует помнить, особенно при назначении длительных курсов лечения этим препаратом. Во время острых пароксизмов лучше давать Т-га Colchici по 15—20 капель 3—4 раза в день или (осторожно!) чистый колхицин. При подагре широко применяется механотерапия и физиотерапевтическое лечение (диатермия, ионофорез, соллюкс, массаж) и бальнеотерапевтическое—минеральные, сероводородные, радоновые ванны, грязи, щелочно-соляные воды и др. - на курортах Ессентуки, Пятигорск, Сочи — Мацеста, Цхалтубо и др.
Прогноз при подагре
Часто развивается уролитиаз. Прогноз хуже при развитии болезни до 30 лет, наличии мочекаменной болезни ввиду угрозы развития ХПН.
