Венозная тромбоэмболия: что это такое, причины, лечение, симптомы, признаки
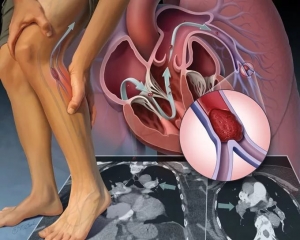
Венозная тромбоэмболия.
Категории риска развития тромбоэмболии
Пациентам следующих категорий необходима определённая антитромботическая профилактика
Средний риск тромбоза глубоких вен
Большие операции у больных >40 лет или с другими факторами риска.
Серьёзные заболевания внутренних органов: сердечная недостаточность; инфекция лёгких; злокачественные заболевания; воспалительные заболевания кишечника
Высокий риск тромбоза глубоких вен
Операции на тазобедренном или коленном суставе Большие абдоминальные и тазовые операции по поводу злокачественных заболеваний, тромбоз глубоких вен в анамнезе или установленная тромбофилия.
Причины венозной тромбоэмболии
Если тромбоз возникает у человека моложе 40 лет, особенно при наличии в семейном анамнезе тромбозов, необходимо провести исследования для выявления предрасполагающих гематологических нарушений.
Дефицит антитромбина III
Антитромбин III — ингибитор протеаз, который инактивирует факторы IIa, IХа, Ха и ХIа, особенно в присутствии гепарина (который значительно потенцирует его активность). Семейный дефицит антитромбина III — доминантно наследуемое заболевание; связан с заметной предрасположенностью к венозным тромбоэмболиям.
Дефицит протеинов С и S
Протеин С — один из витамин К-зависимых протеинов плазмы. Когда на поверхности эндотелиальной клетки тромбин соединяется с тромбомодулином, образуется антикоагулянт, активирующий протеин С. В присутствии протеина S этот антикоагулянт инактивирует факторы Va и VIIIa. Следовательно, дефицит или протеина С, или S приводит к тромботическому состоянию из-за ослабления ингибиции активированных факторов V и VIII. Дефицит обоих факторов обычно наследуется по аутосомному типу.
Фактор V Лейдена
Фактор V Лейдена связан с венозным тромбозом. Эта патология свойственна фактору Va; замена аргинина на глутамин в положении 506 препятствует его расщеплению и инактивации. В результате фактор персистирует, приводя к тенденции венозного тромбоза.
В Западной Европе и Северной Америке мутацию выявляют примерно у 3—5% здоровых людей и у 20—40% людей с венозным тромбозом в анамнезе в молодом возрасте. Риск венозного тромбоза резко возрастает, если человек оказывается гомозиготой для мутации или имеет вторую плазменную патологию, например волчаночный антикоагулянт.
Протромбит G20210A
Этот генетический полиморфизм в некодируемом β-конце гена протромбина проявляется возрастанием уровня протромбина в плазме и венозной тромбоэмболией. Аномалию выявляют у 2% здоровых людей и 6% пациентов с венозными тромбозами.
Лечение венозной тромбоэмболии
Лечение тромбоза зависит от локализации и протяжённости и от возраста тромба. Перед любым антитромботическим лечением необходимо установить, имеет ли больной противопоказания к нему. Иногда антикоагулянтное лечение можно дать пациенту, имеющему противопоказания, и в этом случае взвешивают потенциальную выгоду и риск серьёзной геморрагии.
Антикоагулянтное лечение
Гепарин
Стандартный гепарин оказывает своё антикоагулянтное действие, потенцируя активность антитромбина III, который подавляет прокоагулянтную ферментную активность факторов IIa, VIIa, IXa, Ха и ХIа.
Недавно созданные низкомолекулярные гепарины усиливают активность антитромбина преимущественно против фактора Ха. Они не удлиняют АЧТВ, в отличие от стандартного гепарина, и если необходимо определить уровень их в плазме, используют специальный анализ на основе анти-Ха антител. Низкомолекулярные гепарины из-за высокой биодоступности при подкожном введении дают как в стандартной, так и в дозе, соотнесённой к массе тела. Обычно их уровень в плазме не определяют.
Поскольку инъекции этих гепаринов нужно делать лишь 1 раз в день подкожно, и нет необходимости в мониторинге, многие больные могут лечиться дома. При клиренсе меньше 10 мл/мин лучше использовать стандартный гепарин, особенно если может быть необходима обратимость действия препарата.
Стандартный гепарин часто резервируют для лечения больных с тяжёлыми, угрожающими жизни тромбоэмболиями, например массивной легочной тромбоэмболией, которая сопровождается тяжёлой гипоксемией и гипотензией. Начинать следует с насыщающей дозы 5000 ЕД внутривенно, после этого непрерывно вводят 20 ЕД/кг/ч. Уровень антикоагуляции следует оценивать по АЧТВ через 6 ч, и если эффективность удовлетворительная, контролируют ежедневно. Обычно достаточно удерживать показатель на уровне в 1,5—2,5 раза выше исходного значения. Период полувыведения внутривенного гепарина составляет примерно 1 ч, и если у пациента появляется кровотечение, обычно достаточно тотчас прекратить инфузию; однако, если кровотечение тяжёлое, избыток можно нейтрализовать внутривенным протамином. Короткий период полувыведения гепарина выгоден больным с предрасположенностью к кровотечению, например, тем, кто имеет пептическую язву, или тем, кому требуется операция. У многих пациентов одновременно с гепарином начинают лечение варфарином.
Гепарин-индуцированная тромбоцитопения (ГИТ)
У небольшого числа пациентов, леченных гепарином, число тромбоцитов уменьшается через 5—7 сут. ГИТ следует подозревать у всех больных, число тромбоцитов которых падает более чем на 50%. Это очень серьёзное осложнение по причине его связи с высокой частотой артериальных и венозных тромбозов. Диагноз устанавливают определением антител к гепарин-тромбоцитарному комплексу 4. Гепарин следует прекратить, как только диагностируют ГИТ; и вместо него назначают гирудин.
Варфарин
Варфарин подавляет витамин К-зависимое карбоксилирование факторов И, VII, IX и X в печени. Карбоксилирование глутамил-остатков этих факторов коагуляции увеличивает их отрицательный заряд и позволяет им поддерживать свою активную трёхмерную структуру.
Лечение варфарином должны начинать с насыщающей дозы — например, 10 мг внутрь в первый день, и последующие ежедневные дозы зависят от MHO. После единственного эпизода венозной тромбоэмболии антикоагулянтное лечение обычно продолжают в течение 3—6 мес. Если пациент имеет два эпизода венозной тромбоэмболии, необходимо обсуждать пожизненный прием варфарина. Важно помнить, что почти все лекарства могут потенциально взаимодействовать с варфарином, поэтому MHO следует контролировать через 3—6 сут после отмены или назначения любого другого препарата.
Кровотечение — более частый серьёзный побочный эффект варфарина; возникает у 0,5—1,0% пациентов каждый год. Следовательно, антикоагулянтные преимущества варфарина демонстративно выше, чем риск серьёзного кровотечения. Если MHO выше желаемого терапевтического уровня, дозу варфарина следует уменьшить или отменить. Если у пациента нет кровотечения, можно дать малую дозу витамина К, например, 5 мг внутрь или 2 мг медленно внутривенно, особенно если MHO >8. При кровотечениях антикоагулянтный эффект варфарина можно купировать витамином K1 1-5 мг медленно внутривенно, но это занимает приблизительно 6 ч, и можно не полностью обратить гипокоагуляцию через 1—2 сут. Определение MHO необходимо повторять через 6 ч, и дальнейшие дозы витамин К дают соответственно. Если у больного серьёзное кровотечение, ликвидировать его можно эффективно быстро, давая коагуляционный концентрат факторов II, VII, IX и X (50 ЕД/кг) или, если концентрата нет, свежезамороженную плазму.
Сейчас на стадии разработки находятся другие активные антикоагулянты, но пока нет лицензии для их использования. В эту группу входят прямые ингибиторы тромбина, например ксимелегатран. Их главное потенциальное преимущество состоит в том, что они не требуют мониторинга антикоагулянтного эффекта. Отрицательный момент — отсутствие специфического антидота на случай кровотечения.
Профилактика венозного тромбоза
Всех больных, поступающих в стационар, необходимо оценивать на риск развития тромбоэмболии. Пациентам среднего или высокого риска могут потребоваться дополнительные антитромбозные меры. Длинные компрессионные чулки эффективны у пациентов со средним риском. Пациент с высоким риском должен получить компрессионные чулки и низкомолекулярные гепарины в высоких профилактических дозах. Если гепарин и низкомолекулярные гепарины назначены для профилактики, мониторинг необязателен. Особая осторожность требуется при профилактическом использовании гепарина у больных, у которых операционное или послеоперационное кровотечение может иметь серьёзные последствия, например, после спинальной анестезии, и это обычно противопоказано в нейрохирургии. У пациентов с дополнительными факторами риска для уменьшения вероятности тромбоза следует заранее, ещё до операции, позаботиться, чтобы максимально уменьшить возможность тромбоза, например при полицитемии уменьшить гемоглобин.
