Пародонтит: лечение, симптомы, признаки, причины
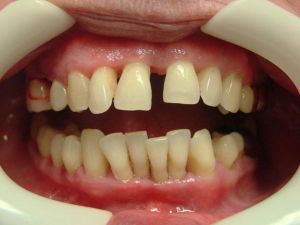
Пародонтит (лиоррея) представляет собой хроническое воспалительное заболевание десен в результате оппортунистической инфекции эндогенных бляшек биопленки.
Он обычно проявляется как осложнение гингивита, а затем при отсутствии лечения приводит к ослаблению и потере зубов. Другие симптомы редки, за исключением больных с ВИЧ-инфекцией или пациентов, у которых развиваются абсцессы; в этом случае боль и отек являются распространенными симптомами. Диагноз основывается на осмотре, периодонтального исследования и рентгена. Лечение включает чистку зубов под деснами и активную программу домашней гигиены полости рта. В тяжелых случаях может потребоваться применение антибиотиков и хирургическое вмешательство.
Причины пародонтита
Пародонтит обычно развивается при гингивите, как правило, если обильный налет и зубной камень под краем десны не были должным образом обработаны. При пародонтите глубокие карманы могут содержать анаэробные организмы, которые приносят больше вреда, чем бактерии, обычно присутствующие при простом гингивите. Микроорганизмы вызывают хроническое высвобождение медиаторов воспаления, включая цитокины, простагландины и ферменты из нейтрофилов и моноцитов. Развивающееся воспаление повреждает периодонтальную связку, десны, цемент и альвеолярную кость. Десны постепенно теряют прикрепление к зубам, начинается потеря костной массы и пародонтальные карманы углубляются. При прогрессивной потере костной массы может произойти ослабление зубов, и десна отстает. На более поздних стадиях распространена миграция зубов. Потеря зубов обычно начинается в возрасте после 40 лет. Казалось бы, другой вид периодонтита (агрессивный) может начаться в предподростковый период и вызывает быструю потерю костной ткани и зубов.
Системные причины
Системные заболевания, предрасполагающие пациентов к развитию пародонтита, включают диабет (особенно типа I); приобретенную семейную и циклическую нейтропению; лейкоз; синдром Дауна; синдромы дефицита адгезии лейкоцитов, синдром Папиллона - Лефевра, болезнь Крона; синдромы гистиоцитоза; агранулоцитоз; синдром ленивых лейкоцитов; гипогаммаглобу-линемию; синдром Чедиака - Хигаси; болезнь накопления гликогена; инфантильный генетический агранулоцитоз, синдром Элерса - Данло (типы IV и VIII); дефицит витамина С (цинга) и гипофосфатазию. Нарушение смыкания, приводящее к чрезмерной функциональной нагрузке на зубы, а также имеющийся налет и гингивит могут способствовать прогрессированию конкретного типа периодонтита характеризующегося ангулярными костными дефектами.
Патофизиология пародонтита
Пародонтит, обычно, протекает хронически и характеризуется периодами обострения и ремиссии. Хронический пародонтит (ранее назывался пародонтит взрослых) возникает в локализованной и генерализованной формах, и серьезное заболевание развивается, как правило, в возрасте >35 лет. Около 85% населения страдают в легкой степени, но самые прогрессирующие случаи выявляют у <5% населения.
Агрессивный пародонтит
Существует несколько быстрее прогрессирующих подтипов хронического пародонтита, вместе известных как агрессивный пародонтит. Агрессивный пародонтит может развиваться еще в детстве, иногда в возрасте до 3 лет. Пациенты могут претерпеть серьезные потери костной массы и даже потерю зубов в возрасте 20 лет. При агрессивном пародонтите функция нейтрофилов может быть нарушена; клиническое значение этого феномена неизвестно.
В одном типе агрессивного пародонтита, который возникает у здоровых подростков (ранее называвшемся локализованным пародонтитом несовершеннолетних), у пациентов часто выявляют значительную колонизацию Aggregatibacter actinomycetemcomitans (ранее Actinobacillus actinomycetemcomitans). Как правило, признаки воспаления незначительны . Заболевание обнаруживают при периодонтальном исследовании или на рентгене, который показывает локализованную, глубокую (по вертикали) потерю костной массы, как правило, ограничивающуюся первым моляром и резцами. Потеря костной массы прогрессирует быстрее, чем при пародонтите у взрослых, часто со скоростью 3-4мкм/сут.
Редкая форма агрессивного пародонтита (прежнее название препубертатный пародонтит) повреждает молочные зубы, как правило, вскоре после прорезывания. Его отличительными особенностями являются генерализованный острый пролиферативный гингивит и быстрое разрушение альвеолярной кости. Пациенты также имеют частые приступы отита и обычно диагностируются в возрасте 4 года. У некоторых пациентов заболевание проходит до прорезывания постоянных зубов.
Прототипный агрессивный пародонтит(прежнее название «быстро прогрессирующий пародонтит») возникает у пациентов в возрасте 20-35 лет. Он часто связан с A. actinomycetemcomitans, Porphyromonas gingivalis, Eikenella corrodens и многими грамотрицательными палочками, но причина и следствие не ясны. Некоторые случаи развиваются из недиагностированного локализованного пародонтита несовершеннолетних или препубертатного пародонтита, а другие появляются независимо.
ВИЧ-ассоциированный пародонтит является особенно опасным, быстро прогрессирующим заболеванием. Клинически он напоминает острый некротический язвенный гингивит в сочетании с быстро прогрессирующим пародонтитом. Пациенты могут потерять 9-12 мм прикрепления в течение менее 6 мес.
Симптомы и признаки пародонтита
Боль, как правило, отсутствует, если острая инфекция формируется в одном или нескольких пародонтальных карманах или если развивается ВИЧ-ассоциированный пародонтит. Набивание пищи в эти карманы может причинять боль во время еды. Характерны обильные бляшки вместе с покраснением, отеком и экссудатом. Десны могут быть болезненными и легко кровоточат и дыхание может быть дурнопахнущим. Когда происходит ослабление зубов, особенно когда только одна треть корня остается в кости, жевание становится болезненным.
Диагностика пародонтита
- Клиническая оценка.
- Иногда стоматологический рентген.
Осмотр зубов и десен в сочетании с исследованием карманов и измерением их глубины, как правило, достаточно для установления диагноза. Карманы глубже 4 мм указывают на пародонтит. Стоматологический рентген выявляет потери альвеолярной костной массы, прилегающей к пародонтальным карманам.
Лечение пародонтита
- Покрытие и планирование корня.
- Иногда антибиотики или сочетания антибиотиков.
- Хирургическое вмешательство или экстракция.
При всех формах пародонтита первый этап лечения состоит из тщательной профгигиены (профессиональная чистка вручную или с помощью ультразвуковых приборов) и обработки корня (удаление больного или поврежденного токсином цемента и дентина с последующим сглаживанием корня) с целью удаления зубного налета и отложений зубного камня. Необходима тщательная гигиена полости рта на дому.Пациент проходит повторное обследование через 3 нед. Если карманы на этот момент не глубже 4 мм, необходим только один вид лечения - регулярные чистки. Иногда отделяют лоскут ткани десны, чтобы открыть доступ для очистки и полировки глубоких частей корня.
Если присутствуют глубокие карманы, возможно системное применение антибиотиков. Наиболее распространенная схема - амоксициллин. Кроме того, в устойчивые изолированные карманы возможно внесение геля, содержащего доксициклин или микросфер миноциклина. Эти препараты резорбируются в течение 2 нед.
Другой подход заключается в хирургическом удалении кармана и переконтурировании кости (сокращение карманов/элиминационная хирургия), так что пациент может очистить на глубину нормальной щели (борозды) между зубом и десной. У некоторых пациентов проводят восстановительную хирургию и проводят пересадку кости, чтобы стимулировать рост альвеолярной кости. Может быть необходимо шинирование подвижности зубов и селективное изменение профиля их поверхности для устранения травматичного смыкания. Удаление часто необходимо на поздних стадиях заболевания. Системные факторы, способствующие развитию поражения, должны контролироваться до начала лечения пародонта.
Девяносто процентов пациентов с ВИЧ-ассоциированным пародонтитом реагируют на комбинированное лечение очисткой и полировкой, орошением борозды с повидон-йодом (который наносится стоматологом с помощью шприца), регулярным использованием хлоргексидинадля полоскания рта и системными антибиотиками.
Локализованный пародонтит несовершеннолетних требует пародонтальной хирургии вместе с пероральными антибиотиками (например, амоксициллином или метронидазолом).
Ключевые моменты
- Пародонтит является воспалительной реакцией, вызванной бактериями в зубном налете.
- Происходит потеря альвеолярной кости, формирование глубоких десневых карманов и в конечном итоге ослабление зубов.
- Лечение включает в себя очистку и полировку корня и иногда применение антибиотиков и/или хирургическое вмешательство.
