Пороки митрального клапана сердца: лечение, симптомы
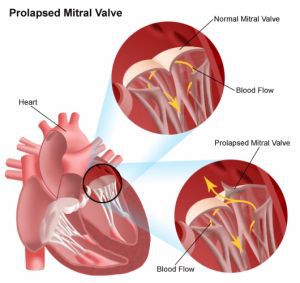
Пороки митрального клапана (ПМК) встречаются наиболее часто, являясь исходом ревматизма.
Чаще они выявляются у лиц молодого возраста.
Различают два вида ПМК — недостаточность и стеноз. Однако в чистом виде они выявляются редко. Чаще всего приходится иметь дело с комбинацией этих состояний, когда наблюдаются сращение краев створок клапанов (элемент стеноза) и деформация их поверхности, приводящая к нарушению смыкания (элемент недостаточности).
Недостаточность МК. В чистом виде этот порок встречается относительно редко. По данным статистических исследований, отношение чистой недостаточности к стенозу (вместе с недостаточностью) составляет 1 : 10 или даже 1 : 20.
Для лучшего понимания физикальных изменений необходимо первоначально разобрать гемодинамические изменения.
Пороки митрального клапана: гемодинамика.
При правильной работе сердца из ЛП в ЛЖ поступает около 60 мл крови. Столько же крови выбрасывается из ЛЖ в аорту. При недостаточности МК во время систолы желудочка большая часть крови попадает в аорту, а часть ее вследствие деформации клапанов возвращается обратно в ЛП. При небольшом дефекте это количество будет небольшим, и можно условно считать его равным 10 мл. Одновременно в левое предсердие поступает кровь из легочных сосудов. Поэтому в левом предсердии скапливается кровь, поступившая из желудочка (в нашем примере — 10 мл) и легочных сосудов (60 мл). Но левое предсердие не успевает перерастянуться, так как в этот период наступает диастола желудочка. После систолы предсердия в ЛЖ крови оказывается больше, чем в Норме (70 мл), что приводит к его небольшому перерастяжению и более энергичному сокращению. В результате в левое предсердие опять возвращается 10 мл крови. Таким образом, наступает компенсация, которая на этой стадии развития процесса осуществляется главным образом за счет мускулатуры ЛЖ. В данной стадии имеется гипертрофия мускулатуры, но нельзя исключать также наличие элементов умеренной дилатации ЛЖ.
Можно представить, что при умеренном сужении АВ-отверстия в предсердии остается 10 мл крови. В желудочек же и аорту поступает меньшее, количество крови. В период диастолы предсердия в него дополнительно поступает кровь из легочных сосудов (60 мл). Общее количество крови в предсердии будет больше, чем в норме (60 + 10 = 70 мл), в результате чего оно перерастягивается. Это сопровождается более сильным сокращением его мускулатуры. В результате в ЛЖ поступает 60 мл крови, а 10 мл остается в предсердии. Таким образом, наступает компенсация, но она обусловлена гипертрофией мускулатуры и умеренной дилатацией левого предсердия.
I этап компенсации — гипертрофия мускулатуры + умеренная дилатация левого предсердия. При дальнейшем прогрессировании процесса и сужении АВ-отверстия в полости ЛП будет оставаться уже большее количество крови (допустим, 20 мл). Так как из легочных сосудов должно поступить 60 мл крови, можно представить: это произойдет только при увеличении давления в МКК, что может обеспечиваться только более активным сокращением мускулатуры ПЖ. При такой ситуации будет отмечаться усиленное сокращение мускулатуры ПЖ, вследствие чего наступит ее гипертрофия, что приведет к повышению давления в МКК. В результате в полость ЛП, несмотря на наличие в нем остаточной крови (20 мл), поступит еще 60 мл. Объем левого предсердия резко увеличится, что в конечном счете приведет к истощению резервных возможностей левого предсердия (так как его мускулатура относительно слаба и тонка), и наступит его выраженная дилатация. Но при этом в полость ЛЖ поступит 60 мл крови.
II этап компенсации — выраженная дилатация ЛП + застой в МКК + гипертрофия мускулатуры ПЖ. Если процесс прогрессирует и стеноз нарастает, то в полости ЛП будет оставаться уже 40 мл крови. Это значит, что полость ЛП будет занята остаточной кровью. При такой ситуации будет отмечаться выраженный застой в МКК. Вследствие этого разовьется миогенная дилатация ПЖ. В качестве компенсаторного процесса появится гипертрофия мускулатуры правого предсердия. Только при этом возможна какая-то компенсация, хотя понятно, что она уже граничит с декомпенсацией.
III этап компенсации (декомпенсация) — выраженная дилатация ЛП + выраженный застой в МКК + выраженная дилатация ПЖ + гипертрофия мускулатуры правого предсердия.
Приведенные данные позволяют более четко понять симптоматологию стеноза левого А 3-отверстия.
Пороки митрального клапана: симптомы.
Для больных со стенозом левого атриовентрикулярного отверстия характерна рано наступающая сердечная недостаточность по левожелудочковому типу, что связано со слабостью мускулатуры ЛП. В далеко зашедших стадиях отмечаются случаи появления сердечной астмы — приступов удушья с кровохарканьем. Часто они развиваются ночью, из-за чего больные просыпаются, садятся в постели, не могут лежать, особенно с низко опущенным подголовником. Иногда приступы сердечной астмы наблюдаются после выраженных физических нагрузок. Признаки застоя в большом круге кровообращения могут длительно отсутствовать, поэтому пациенты часто подвержены повышенным физическим и эмоциональным нагрузкам. При опросе выявляются жалобы на частый кашель, иногда с прожилками крови. Отмечается выраженная слабость. Учитывая частоту появления кровохарканья у больных со стенозом левого АВ-отверстия, необходимо подчеркнуть, что оно может появляться вследствие следующих причин:
- застоя крови в легких;
- отека легких;
- инфаркта легких;
- разрыва варикозно-расширенных анастомозов под слизистой оболочкой бронхов.
Кровохарканье обычно исчезает после уменьшения давления в системе легочных сосудов.
Частым симптомом является сердцебиение. При выраженном МС у пациентов могут возникать боли за грудиной стенокардитического характера. Интересно отметить, что у женщин они выявляются в 5,5 раза чаще, чем у мужчин. Появление таких болей обычно связывают с резким увеличением левого, предсердия, что вызывает механическое или функциональное сужение левой венечной артерии, а также затруднение наполнения венечных артерий оксигенированной кровью вследствие недостаточного наполнения ЛЖ. Иногда этот симптом указывает на текущий ревматический коронариит. Могут возникнуть дисфагия и осиплость голоса. Однако эти симптомы встречаются относительно редко.
При объективном исследовании внешний вид больного с МС довольно типичен и характеризуется появлением синюшного румянца на щеках и губах. Контраст составляет бледная кожа лба и окружности глаз. Кончик носа, мочки ушей и подбородок синюшны. Все эти признаки составляют характерную картину «лица митрального больного» (fades mitralis). Дистальные части верхних конечностей холодные и цианотичные. Пациенты обычно худые, выглядят моложаво. В возникновении всех этих симптомов, кроме нарушения оксигенации, имеет значение спазм периферических сосудов.
Это связано с увеличением левого и правого предсердий и сопровождается появлением соответствующих рентгенологических, ультразвуковых и электрокардиографических признаков.
При выраженной гипертензии в легочных сосудах во II—III межреберьях слева может прослушиваться мягкий, дующий, высокого тона диастолический шум. Шум исчезает при улучшении гемодинамики.
С дилатацией левого предсердия связано появление МА, которая ухудшает гемодинамику и затрудняет аускультативную диагностику порока, так как при этом характерный для данного порока диастолический шум уменьшается или даже исчезает.
Однако при длительном спазме в сосудах легких развиваются морфологические изменения. Это сопровождается еще большим повышением давления в легочных сосудах и сопутствующими гемодинамическими сдвигами. Установлено, что систолическое ДЛА при стенозе левого АВ-отверстия повышается с 30 до 40—120 мм, а диастолическое — с 10 до 15—50 мм.
В результате формируется «второй барьер», который сопровождается увеличением нагрузки на правый желудочек.
Аускультативно над легкими отмечается большое количество влажных среднепузырчатых хрипов. Вследствие застойных явлений имеется наклонность к воспалительным заболеваниям органов дыхания.
Артериальное давление не изменено или несколько снижено систолическое. Вследствие этого пульсовое давление имеет тенденцию к уменьшению.
Пульс изменяется мало, хотя необходимо указать на частое появление МА.
Пороки митрального клапана: течение и прогноз.
При стенозе митрального отверстия прогноз определяется выраженностью стеноза и наличием осложнений. К последним относятся: МА, эмболия, которая в последующем усугубляется до приступов сердечной астмы, инфаркт легких. При отсутствии осложнений больные чувствуют себя хорошо и достаточно длительно компенсированы. Появление одного из перечисленных осложнений резко ухудшает прогноз и делает исход заболевания сомнительным.
Об этом пороке принято говорить при наличии у больного признаков недостаточности и стеноза. В связи с применением оперативных методов лечения, крайне важным является уточнение преобладания симптомов одного из пороков сердца. Поэтому своевременное выявление и хирургическое лечение поражения митрального клапана имеют большое практическое значение.
