Гипергликемия: что это такое, симптомы, лечение, признаки, первая помощь, причины
Гипергликемия.
Причины гипергликемии:
- Кризы глюкозного обмена при известном сахарном диабете, вызванные инфекциями, тяжелыми заболеваниями (например, травмой), лекарственными препаратами (например, глюкокортикоидами) или парентеральным питанием, отсутствием коррекции медикаментозной терапии диабета при возросшей потребности в инсулине
- Стрессовая гипергликемия в рамках тяжелых заболеваний (патофизиологическим основанием которой является опосредуемый медиаторами лизис гликогена, глюконеогенез и периферическая инсулинорезистентность)
- Препараты: глюкокортикоиды, адреналин/норадреналин, нейролептики (например, клозапин, оланзапин)
- Гипертиреоз.
К тяжелым осложнениям относятся кетоацидозная и гиперосмолярная диабетическая кома. Кетоацидозная диабетическая кома развивается обычно в течение дня, возникает чаще у пациентов с сахарным диабетом типа 1 и вызывается отсутствием инсулина. Это приводит к повышенному липолизу и β-оксидации, в результате которых образуются кетоны, вызывающие метаболический ацидоз. В основе гиперосмолярной комы лежит пониженное действие инсулина, так что, хотя повышенный липолиз с образованием кетонов не развивается, адекватного восприятия глюкозы в тканях не происходит. Высокий уровень глюкозы в крови приводит к возрастанию осмолярности сыворотки, и обычно в течение нескольких дней развивается гиперосмолярная диабетическая кома. При обеих формах происходит
усиленная потеря жидкости, которая, однако, особенно выражена в случае гиперосмолярной диабетической комы.
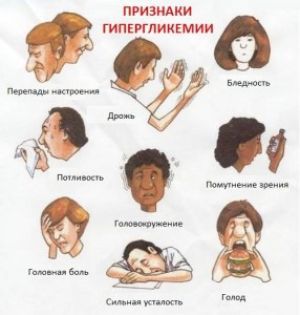
Симптомы и признаки
- Общая слабость, усталость, головные боли, тошнота/рвота
- Полиурия и признаки обезвоживания (уменьшение тургора кожи → «стоячие кожные складки», тахикардия, гипотония и полидиспия)
- При кетоацидозе: запах ацетона изо рта, гипервентиляция (дыхание Куссмауля), рвота и диабетический псевдоперитонит
- Уменьшение бодрствования, когнитивные нарушения и расстройства сознания в разной степени выраженности.
Диагностика
- Лабораторные данные: концентрация глюкозы в крови, HbAlc, электролиты (натрий, калий, кальций, хлорид, фосфат), осмолярность сыворотки, креатинин и СКФ, картина крови
- Анализ газов крови
- Моча: кетоновые антитела
Дифференциальная диагностика
Дифференциальные диагнозы метаболического ацидоза:
- Голод и алкоголизм, приводящие к повышению уровня кетонов
- Лактатный ацидоз, например, при терапии метформином
- Интоксикации, например, метанолом или ацетилсалициловой кислотой
- Диеты с экстремально низким содержанием углеводов.
Осложнения при диабетической коме
- Отек мозга при диабетическом кетоацидозе вследствие резкого понижения ос-молярности сыворотки (синдром нарушения равновесия)
- Обезвоживание с артериальной гипотонией вплоть до гиповолемического шока
- Нарушения баланса электролитов (преимущественно концентраций натрия и калия)
- Явления тромбоэмболии (инфаркт миокарда, мозга, брыжейки)
- Гипогликемия из-за чрезмерного (терапевтического) поступления инсулина
- Дыхательная недостаточность при гипервентиляции и/или риск аспирации при расстройствах сознания вследствие метаболического ацидоза и необходимости ИВЛ.
Поздние осложнения длительной гипергликемии
Метаболические нарушения при неадекватном лечении относительной или абсолютной недостаточности инсулина в течение многих лет или десятилетий приводят к выраженным необратимым изменениям в организме. Основную роль в этих процессах играет гипергликемия.
В клетках, содержащих альдоредуктазу, глюкоза восстанавливается до сорбитола. Этот 6-атом-ный спирт не может пройти через клеточную мембрану, в результате чего его внутриклеточная концентрация увеличивается и клетка набухает. Сорбитол в хрусталике глаза за счет осмотического действия адсорбирует воду, что вызывает отек и помутнение хрусталика и развитие катаракты. Гипергликемия способствует повреждению клеток Шванна и нейронов, тем самым затрудняя нервную проводимость (полинейропатия), что влияет в основном на вегетативную нервную систему, рефлексы и сенсорные функции.
Клетки, в которые поступление глюкозы снижается, сморщиваются из-за гиперосмолярности внеклеточной жидкости. Функции сморщенных лимфоцитов (например, формирование супероксидов, которые важны для иммунной защиты) нарушаются. Следовательно, диабетики более подвержены инфекциям, например, кожи (фурункулы) или почек (пиелонефрит). Эти инфекции, в свою очередь, повышают потребность в инсулине, поскольку они стимулируют секрецию антагонистических для инсулина гормонов.
Гипергликемия способствует образованию белков плазмы, содержащих сахара, таких как фибриноген, гаптоглобин, α2-макроглобулин, а также факторы свертывания крови V—VIII. Таким образом, наблюдается тенденция к увеличению свертывания и вязкости крови, а следовательно, повышается риск тромбоза.
За счет связывания глюкозы со свободными аминогруппами белков и последующей, не до конца изученной необратимой реакции Амадори, формируются конечные продукты усиленного гликозилирования. Концентрация этих продуктов возрастает у пожилых людей. При использовании пентозина образуются белковые сети. Конечные продукты усиленного гликозилирования связываются с соответствующими рецепторами клеточной мембраны, что способствует отложению коллагена в базальных мембранах сосудов. Гипергликемия стимулирует образование диацилглицеролов (DAG) и высвобождение PAl-1, TGF-β, и других факторов роста (например, PDGF, EGF). Синтез избытка коллагеновых волокон способствует развитию гломерулосклероза (болезнь Киммельстила—Вильсона), ведущего к протеинурии, гибели нефронов, снижению СКФ, к АГ, почечной недостаточности. Высокая концентрация аминокислот в плазме повышает скорость фильтрации в оставшихся неизмененных клубочках, которые повреждаются по аналогичному механизму. Гипергликемия приводит к утолщению базальной мембраны, что способствует понижению ее проницаемости и сужению просвета сосудов(диабетическая микроангиопатия). Гипоксия тканей стимулирует образование VEGF, что активирует ангиогенез. Микроангиопатия сетчатки в конечном итоге приводит к слепоте (диабетическая ретинопатия).
Наряду с увеличением концентрации ЛПОНП в крови и тенденцией к повышению свертываемости крови АГ способствует развитию макроангиопатии, что в еще большей степени повреждает почки и повышает риск инфаркта миокарда, ишемического инсульта и заболеваний пери ферических сосудов.
Наконец, взаимодействие глюкозы с гемоглобином (НbА) приводит к образованию гликозилированного гемоглобина (НbА1С). Его повышенная концентрация свидетельствует о наличии в течение уже некоторого времени гипергликемии. НbА1С имеет более высокое сродство к O2, чем НbА, поэтому высвобождение O2 в периферических тканях затрудняется. За счет сохраняющейся недостаточности инсулина в дальнейшем в эритроцитах уменьшается концентрация 2,3-БФГ, который какаллостерический регулятор гемоглобина снижает его сродство к O2. Дефицит БФГ также вызывает увеличение сродства O2 к НbА.
У женщин, страдающих диабетом, наблюдается статистически более высокая вероятность родить крупного ребенка. Это связано с повышенной концентрацией аминокислот в крови, что усиливает секрецию соматотропина.
Лечение
У пациентов с заболеваниями, требующими интенсивной терапии, а также с ишемиями мозга и миокарда высокие концентрации глюкозы в крови ассоциируются с худшим прогнозом.
Следовательно, целью является быстрое установление контроля над уровнем глюкозы в крови с достижением показаний концентрации глюкозы <180 мг/дл или близких к норме. Усиленная инсулинотерапия с целью достижения строгой нормогликемии (80-110 мг/дл) не показана, поскольку она связана с повышенной степенью угрожающих гипогликемий и не дает существенных преимуществ относительно исхода/смертности.
У пациентов с диабетической комой необходима быстрая регидратация для компенсации гиповолемического дефицита и потерь электролитов (изотонический физиологический раствор или раствор Рингера), иногда в первые часы требуемый объем инфузий составляет 2-4 литра.
Успех или неудачу инсулинотерапии можно ориентировочно оценить, измерив продукцию мочи. Восполнение объема при диабетической коме уже приводит к падению концентрации глюкозы.
Внимание: при гипернатриемии назначать 0,45% раствор NaCI, не применять 5% раствор глюкозы.
Поступление глюкозы следует уменьшить диетическими мероприятиями, снижением объема или заменой глюкозосодержащих инфузий.
Необходимо контролировать провоцирующие или поддерживающие факторы, например, инфекции, сделать паузу в приеме препаратов или уменьшить дозировку.
Для профилактики тромбоза назначается гепарин (ввиду первоначальных гемоконцентраций повышена опасность тромболитических явлений, таких как инфаркт миокарда или мозга). Симптоматическая терапия отека мозга может проводиться, например, маннитолом.
Снижение уровня глюкозы в крови при приеме инсулина (уменьшение до максимально 50 мг/дл/ч для предупреждения синдрома нарушения равновесия) осуществляют вначале до показателя ок. 200 мг/дл, затем следует стремиться к медленной корректировке до нормальных величин.
Инсулин может вводиться в форме болюса или непрерывно, при этом следует избегать колебаний в уровне глюкозы в крови. У бодрствующих пациентов без тяжелого сопутствующего заболевания следует вначале снижать уровень глюкозы в крови с помощью подкожных инъекций. Только в случае, если требуется более шести подкожных введений инсулина ежедневно, следует подумать о непрерывном внутривенном введении через перфузор.
Потребность в инсулине можно рассчитать с помощью следующих примерных формул:
- Болюсное введение (подкожно или внутривенно): доза альтинсулина (ME) = (актуальный уровень глюкозы в крови в мг/ дл —100):20. Одна ME инсулина понижает концентрацию глюкозы в крови примерно на 20-50 мг/дл.
- Непрерывное внутривенное введение: инсулин (МЕ)/ч = уровень глюкозы в крови в мг/дл: 150.
Внимание:терапия глюкокортикоидами и катехоламинами может привести к высокой потребности в инсулине.
После стабилизации следует в динамике перейти к подкожной инсулинотерапии. Общая потребность в инсулине ориентирована на потребность при проводимой ранее внутривенной инсулинотерапии и примерно рассчитывается с учетом веса пациента по формуле (0,3-0,5-1) МЕ/кг массы тела; 50% объема инсулина должно быть базальным инсулином (= инсулин с замедленным наступлением действия, вводится поздно вечером), а остальные 50% — кратковременно действующий инсулин, который вводят три порции ко времени приема пищи в соотношении 2:1:1.
Альтернативно можно вводить 2 раза в день смешанный инсулин (обычный инсулин и инсулин замедленного действия), при этом необходимо больше следить за регулярным поступлением углеводов.
Пациентам, которые должны быть натощак или воздерживаться от еды, необходимо восполнение базального инсулина (по показаниям в несколько пониженной дозе).
Сама по себе терапия инсулином требует предупреждения угрожающей гипогликемии — прежде всего, в начальной фазе непрерывного введения инсулина — и, следовательно, строгого контроля уровня глюкозы крови каждые 30-60 минут. В частности, усиленная инсулинотерапия ассоциируется с повышенным риском гипогликемий. Положительно могут воздействовать терапевтические алгоритмы или схемы. Однако в первую очередь следует уделять внимание профилактике, например, при прерывании питания или изменении ситуации с обменом веществ своевременно корректировать дозу.
При терапии гипергликемии инсулином происходит усиленное внутриклеточное перемещение калия с риском гипокалиемии; поэтому необходим регулярный лабораторный контроль и, по показаниям, первичное восполнение калия (например, инсулин-калиевая инфузия или 10-20 ммоль калия в час в качестве добавки к инфузии NaCl или через перфузор).
Недостатком пероральных антидиабетических препаратов является тот факт, что, по сравнению с инсулином, они действуют не так быстро и хуже корректируются, поэтому их применение при гипергликемии при острых заболеваниях скорее факультативно.
Кроме того, у тяжелобольных пациентов имеются противопоказания для этой группы препаратов (метформин: почечная недостаточность, введение йодо-контрастных веществ; глитазоны: сердечная недостаточность; производные сульфонил-мочевины: опасность гипогликемии, прогрессирующая почечная недостаточность).
